Anatomía:
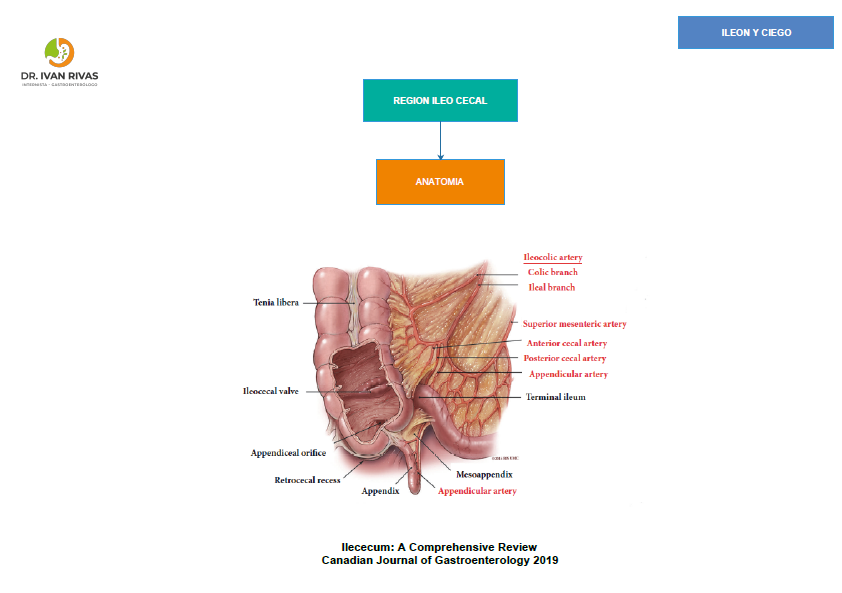
Ciego:
El ciego es la primera parte del intestino grueso y se encuentra en la región inferior derecha del abdomen, en la unión entre el intestino delgado (íleon) y el colon ascendente. Algunas de las características del ciego son las siguientes:
Forma y tamaño: El ciego es una estructura en forma de bolsa o saco que tiene una longitud aproximada de unos 6 a 8 centímetros. Su tamaño puede variar de una persona a otra.
Válvula ileocecal: La entrada del ciego está marcada por la válvula ileocecal, una estructura que regula el flujo unidireccional del contenido intestinal desde el íleon hacia el ciego y evita el reflujo hacia el intestino delgado.
Apéndice vermiforme: El apéndice vermiforme es un pequeño apéndice en forma de tubo que se encuentra unido al ciego, cerca de la válvula ileocecal. Aunque su función exacta no está completamente clara, se cree que puede desempeñar un papel en el sistema inmunológico y en la población de bacterias beneficiosas en el intestino.
Válvula Ileocecal:
La válvula ileocecal es una estructura anatómica que se encuentra en el lugar donde el íleon terminal (la última porción del intestino delgado) se une al ciego (la primera porción del colon). A continuación se describen algunas de las características de la válvula ileocecal:
Ubicación: La válvula ileocecal se encuentra en la región inferior derecha del abdomen, en el área de transición entre el intestino delgado y el intestino grueso.
Estructura: La válvula ileocecal está compuesta por dos componentes principales: una lámina mucosa y una capa muscular circular. La lámina mucosa forma pliegues y se proyecta hacia el interior del ciego, mientras que la capa muscular circular se encuentra en la base de la válvula y ayuda a controlar el flujo de material digestivo entre el íleon y el ciego.
Función: La principal función de la válvula ileocecal es regular el paso del contenido intestinal desde el intestino delgado hacia el intestino grueso. Actúa como una especie de “válvula” que permite el flujo unidireccional del quimo (material digestivo) hacia el ciego y evita el reflujo hacia el íleon. Además, la válvula ileocecal ayuda a prevenir la retrogradación de bacterias intestinales desde el colon hacia el intestino delgado.
Mecanismo de funcionamiento: La válvula ileocecal se abre y se cierra en respuesta a la presión y el flujo del contenido intestinal. Normalmente, cuando el íleon se contrae, la presión empuja la válvula ileocecal hacia arriba y se abre, permitiendo el paso del quimo hacia el ciego. Luego, cuando el ciego está lleno, la válvula se cierra para evitar el reflujo.
Importancia clínica: La válvula ileocecal puede ser relevante en casos de obstrucción intestinal o enfermedades inflamatorias intestinales, donde puede presentarse un mal funcionamiento de la válvula, lo que puede causar síntomas como dolor abdominal, distensión y cambios en los patrones de evacuación.
Ileon:
El íleon es la última porción del intestino delgado y se encuentra entre el yeyuno y el ciego, la primera sección del intestino grueso. A continuación, se presentan algunas características del íleon:
Longitud y localización: El íleon tiene una longitud aproximada de 3 a 4 metros en los adultos y se encuentra en la región superior derecha del abdomen, extendiéndose desde el yeyuno hasta la válvula ileocecal que lo conecta con el ciego.
Plegamiento y vellosidades intestinales: La pared interna del íleon presenta pliegues y protuberancias llamadas vellosidades intestinales. Estas estructuras aumentan la superficie de absorción del intestino y ayudan en la absorción de nutrientes.
Absorción de nutrientes: El íleon es una parte importante para la absorción de nutrientes. En esta sección del intestino delgado, se absorben los productos finales de la digestión, como los carbohidratos, las proteínas y las grasas, así como las vitaminas y los minerales.
Transporte de bilis y vitamina B12: El íleon también juega un papel crucial en la absorción de sustancias específicas, como las sales biliares producidas por el hígado, que son recicladas y reabsorbidas en esta sección del intestino. Además, el íleon es responsable de la absorción de vitamina B12, la cual es liberada durante la digestión de los alimentos.
Movimiento peristáltico: Al igual que otras partes del sistema digestivo, el íleon está involucrado en el movimiento peristáltico, que es el proceso de contracción muscular que impulsa el contenido intestinal a lo largo del tracto digestivo.
Anatomía

TIPS
- Se debe explorar el íleon terminal en: personas sanas con sospecha de tumor carcinoide, pacientes con enfermedad de Crohn, anemia en estudio, dolor abdominal y diarrea
- Existen una serie de maniobras endoscópicas que permiten franquear la válvula ileo cecal
Ciego
Hallazgos normales:

TIPS
- Los nódulos linfoides son un hallazgo normal en el ciego y alrededor del orificio apendicular. Son anillos rojos alrededor de los vasos sanguíneos.
Hallazgos anormales:
Barotrauma y Melanosis coli

TIPS
- El barotrauma produce reducción del flujo sanguíneo durante la colonoscopia. Se puede asociar a colitis isquémica.
- La melanosis nunca compromete la válvula ileocecal
Úlceras y Angioectasias
Diagnóstico diferencial de las úlceras:
- La presencia de úlceras longitudinales y circunferenciales en el ciego plantea el diagnóstico de tuberculosis

TIPS
- Las úlceras son típicas de la enfermedad inflamatoria intestinal pero puede estar presentes en otras patologías

TIPS
- El ciego no es sitio habitual para la colitis isquémica. Debido a la anatomía de la vascularización del intestino existen zonas que presentan mayor predisposición a sufrir de isquemia: ángulo esplénico, colon descendente y sigmoides, colon derecho.
- Características endoscópicas de la colitis isquémica: es segmentaria, existe transición abrupta entre la mucosa comprometida y la mucosa sana, no compromete al recto (tiene doble irrigación), resolución rápida en la mayoría de los casos (5-7 días)
Colitis infecciosas:
Tuberculosis:
- El sitio de afectación más frecuente de la tuberculosis es la región ileocecal (80-90%)
La prueba de oro para el diagnóstico es la biopsia
La presencia de granulomas puede plantear la posibilidad diagnóstica de tuberculosis, recordar que pueden estar presentes en otras patologías como la enfermedad de Crohn
Hallazgos endoscópicos:
- Úlceras: pueden ser superficiales o profundas, longitudinales o circunferenciales
- Nódulos o hiperplasia nodular: la superficie de aspecto nodular es un hallazgo frecuente
- Ciego y válvula ileocecal deformada: se puede apreciar deformidad o engrosamiento de la válvula ileocecal acompañada de incompetencia
- Estenosis: debido a cambios fibróticos
- Lesiones polipoideas: son menos frecuentes
- Hiperemia y edema
- Masas: puede confundirse con neoplasias

TIPS
Válvula Ileocecal

TIPS
Ileon
Recomendaciones para visualizar el íleon terminal (Ileoscopia):
- Aspiración: esta es la manera más fácil de lograr la intubación del íleon terminal
- Utilizar el signo del arco y la flecha (es útil en casos difíciles). Es preferible en la mayoría de las situaciones ir directo a la válvula ileocecal
- Utilizar agua de ser necesario
- Emplear retroflexión junto con compresión de la pared abdominal
Ileoscopia:
La ileoscopia consiste en la visualización del íleon terminal, es parte de la colonoscopia convencional y se realiza a través de la introducción del colonoscopia por la válvula ileocecal
- Se considera la prueba de oro para evaluar las lesiones del íleon terminal en particular en el caso de la enfermedad inflamatoria intestinal
La ileocolonoscopia con toma de biopsias es requisito para el diagnóstico de enfermedad de Crohn y Colitis Ulcerativa
Ileon normal:
- Superficie mucosa con vellosidades visibles de color rosado y visualización del patrón vascular
- No deben existir signos de inflamación, ulceración, nodularidad o friabilidad
- En el contexto de los hallazgos endoscópicos la válvula ileo cecal representa una zona de transición entre el colon y el intestino delgado. La válvula no tiene vellosidades y tiene un patrón vascular más prominente en comparación con el íleon terminal
Alteraciones del Íleon terminal:
Nodularidad
- La superficie nodular puede estar asociada a varias condiciones, en especial a la enfermedad de Crohn (se acompaña de edema, ulceraciones, estenosis)
- Hiperplasia linfoide nodular focal del íleon terminal: se caracteriza por la presencia de múltiples nódulos linfoides, se considera un cuadro benigno
- Ileitis infecciosa: suele aparecer en infecciones como la tuberculosis y la Yersinia. Suele acompañarse de eritema y ulceraciones
- Ileítis por medicamentos: los analgesicos antiinflamatorios no esteroideos pueden producir alteraciones a nivel del íleon terminal que pueden incluso confundirse con enfermedad de Crohn. La ileitis mejora al suspender los medicamentos
Indicaciones:
- Sospecha de enfermedad inflamatoria intestinal: es de particular importancia para el diagnóstico y manejo de la enfermedad inflamatoria intestinal en particular de la enfermedad de Crohn. Permite la visualización directa de la mucosa ileal y la toma de biopsias lo cual es de gran importancia para diferenciar Crohn de rectocolitis ulcerativa y colitis de otra etiología
- Determinar la actividad de la enfermedad y recurrencias: en pacientes con diagnostico de enfermedad de Crohn la ileoscopia permite determinar la actividad de la enfermedad tanto en el paciente sin cirugía como en el postoperatorio
- Diarrea crónica con dolor abdominal: se utiliza en pacientes con diarrea crónica (mayor a 4-6 semanas) y dolor abdominal cuando se han descartado otras causas
- Evaluación de hallazgos anormales en pruebas de imagen: en pacientes con imagenes alteradas del íleon terminal permite la toma de biopsias para descartar otras condiciones como linfoma, tuberculosis o tumores carcinoides
- Hemorragia Digestiva en estudio: la ileoscopia permite identificar otras causas de sangramiento que no se visualizan con la colonoscopia (Hemorragia persistente)
- Lesiones en íleon con diagnóstico incierto: la ileoscopia con toma de biopsia permite el estudio de lesiones con diagnóstico poco claro como la enfermedad de Crohn
- Anemia: de inicio reciente o no explicada
- Retardo del crecimiento en niños
La ileoscopia juega un papel importante en el diagnóstico diferencial de la enfermedad inflamatoria intestinal con otros trastornos inflamatorios como la colitis microscópica y la enterocolitis infecciosa. El diagnóstico de la enfermedad inflamatoria intestinal se basa en los hallazgos clínicos, endoscópicos, histológicos y radiológicos

Un hallazgo importante en la ileoscopia de pacientes asintomáticos son los tumores carcinoides
La ileoscopia juega un papel importante en pacientes con dolor abdominal con o sin diarrea, enfermedad de Crohn y anemia

TIPS
- La rectocolitis ulcerativa puede producir inflamación del orificio apendicular
Toma de biopsias:
- Las biopsias representan un metodo fundamental para el diagnóstico de la enfermedad inflamatoria intestinal
Enfermedad Inflamatoria IntestinaL:
- La enfermedad de Crohn se caracteriza por tener distribución segmentaria, presentar áreas de estenosis, fístulas y la presencia de granulomas caseificantes en la biopsia en aproximadamente el 9-67% de los pacientes.
- La colitis ulcerativa se caracteriza por la inflamación difusa del recto con extensión continua a regiones más proximales del colon. La inflamación se limita a mucosa y submucosa.
A tener en cuenta:
- No se recomienda el uso de analgesicos antiinflamatorios no esteroideos previos a la ileoscopia ya que pueden producir eritema, erosiones, úlceras y estenosis en el intestino delgado, en particular en el íleon terminal
- Se recomienda una preparación adecuada previa al procedimiento

Se recomienda obtener al menos 4 sets de muestras para biopsias: íleon terminal, colon derecho, colon izquierdo y recto
Se recomienda biopsias adicionales de áreas de estenosis
Lo ideal es tomar biopsias antes del inicio del tratamiento ya que este puede producir distribución en parches en 1/3 de los pacientes. En pacientes adultos con enfermedad de Crohn la distribución de la enfermedad puede permanecer estable
La colitis segmentaria asociada a diverticulosis o colitis diverticular puede presentar hallazgos endoscópicos e histológicos muy similares a la rectocolitis ulcerativa y la enfermedad de Crohn. La colitis segmentaria de origen diverticular generalmente no compromete el recto por lo que se debe tomar biopsia a ese nivel
Otros diagnósticos diferenciales: síndrome de úlcera rectal solitaria, prolapso rectal o rectocele

TIPS
Rectocolitis ulcerativa:
Backwash ileitis:
La backwash ileitis se caracteriza por la inflamación del íleon terminal asociada a rectocolitis ulcerativa:
- Se asocia a pancolitis y a colangitis esclerosante primaria
- Puede producir elevación de anticuerpos antineutrófilos perinucleares (p-ANCA)
- La enterografía por resonancia magnética permite diferenciar la backwash ileitis de la ileítis terminal de la enfermedad de Crohn
- Biopsia: la backwash ileitis presenta inflamación continua desde el ciego al ano con atrofia de las vellosidades, aumento de neutrófilos
- Implicaciones clínicas: la backwash ileitis no afecta el pronóstico de la anastomosis ileoanal (Pouch) en pacientes con rectocolitis ulcerativa

Es importante diferenciar entre la backwash ileitis y la ileítis terminal de la enfermedad de Crohn debido a diferencias en cuanto al manejo y al pronóstico
Su etiología parece estar relacionada al reflujo de contenido colónico al ileon terminal
Enfermedad de Crohn:
- Existen instrumentos para determinar la actividad de la enfermedad de Crohn como el Puntaje Endoscópico Simple, puntaje de Montreal y el puntaje de Rutgeerts para la evaluación de la enfermedad de Crohn postoperatoria
El puntaje de Montreal y el puntaje de Rutgeerts tienen diferentes propósitos en el manejo de la enfermedad de Crohn para determinar los diferentes aspectos de la enfermedad
Puntaje de Montreal:
- La clasificación identifica 4 localizaciones: íleon terminal (L1), colon (L2), ileocolica (L3) y tracto digestivo superior (L4). La enfermedad ileal puede ser más sensible al uso de ciertos biológicos
- Comportamiento de la enfermedad: se clasifica en B1 ( no estenosante, no penetrante), B2 (estenosante), B3 (penetrante) con la adicción de una p en caso de compromiso perianal. El comportamiento de la enfermedad tiene que ver con la agresividad del tratamiento, por ejemplo la enfermedad B2 o B3 requiere manejo quirúrgico, biológicos o inmunosupresores
Puntaje de Rutgeerts:
- El puntaje de Rutgeerts se usa en la práctica clínica sirve de guía para el manejo postoperatorio y predice la recurrencia de la enfermedad
- Tiene la misma efectividad que el Puntaje Endoscópico Simple para enfermedad de Crohn para predecir recurrencia
- Los puntajes i3 e i4 se asocian con alta posibilidad de recurrencia
Existen discrepancias en cuanto a la presencia de úlceras en la región de la anastomosis ileocólica ya que se piensa que pueden ser debidas a isquemia post quirúrgica. Por lo tanto si la isquemia es un factor contribuyente el valor predictivo de este hallazgo disminuye

Todo paciente con lesiones i2b tiene mayor posibilidad de progresar a i3 o i4 y requerir cirugía
Cuales son los sitios más vulnerables para la isquemia colónica? Los sitios más vulnerables son la flexura esplénica y el colon transverso Cual es la localización más frecuente de la enfermedad de Crohn? La localización más frecuente de la enfermedad de Crohn es el íleon terminal La ausencia de granulomas excluye el diagnóstico de enfermedad de Crohn? La no presencia de granulomas no excluye la posibilidad de enfermedad de Crohn Señale las indicaciones para la toma de biopsia del íleon terminal? Sospecha de enfermedad inflamatoria intestinal (en especial enfermedad de Crohn), alteraciones en las pruebas de imagen, diarrea crónica y dolor abdominal, anormalidades endoscópicas (nodularidad, edema o ulceraciones), estudio de anemia o hematoquecia