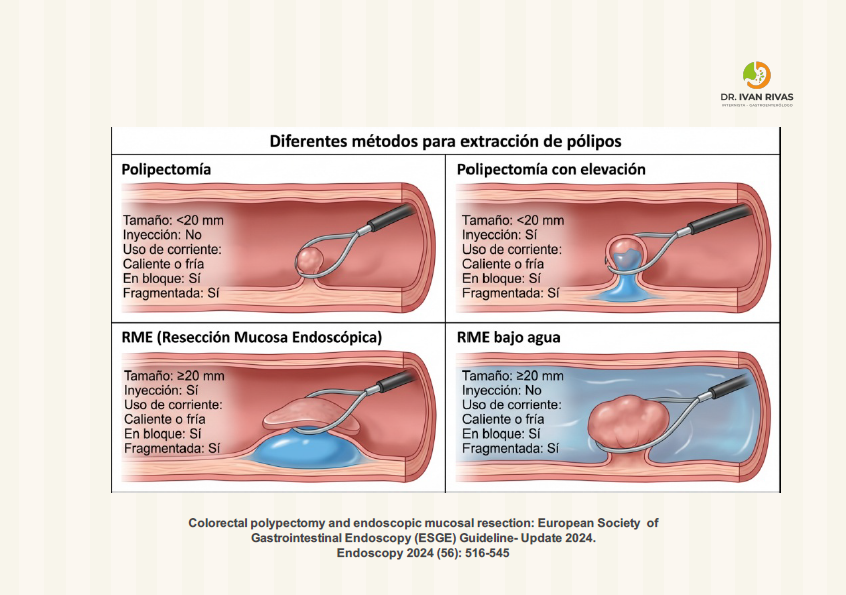
Polipos colonicos
Definicion y clasificacion de los pólipos colorrectales
Un pólipo es una lesión elevada que protruye desde la superficie de la mucosa hacia la luz de un órgano hueco, más comúnmente en el tracto gastrointestinal. Los pólipos pueden tener una base ancha (sésiles) o un tallo (pedunculados), y su diagnóstico definitivo requiere examen histológico.
Clasificacion de los pólipos
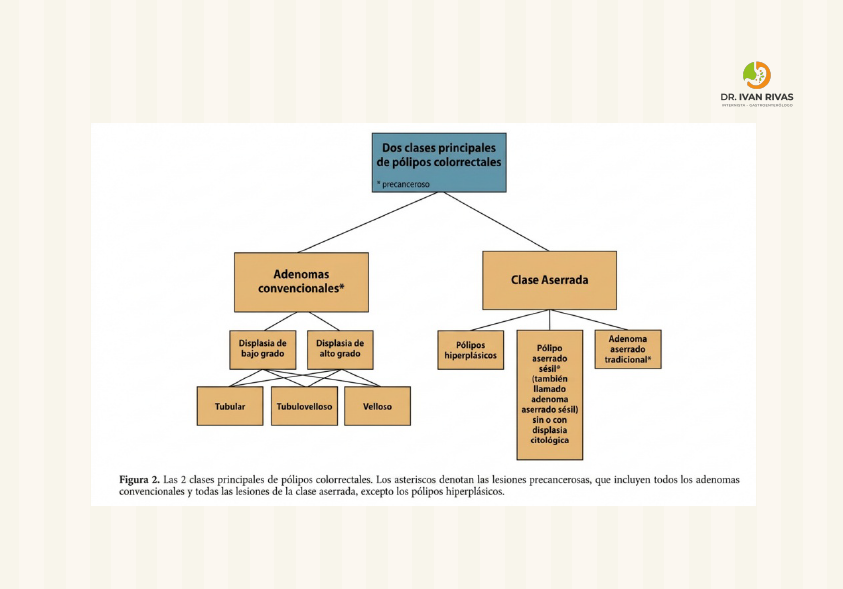
Los pólipos se clasifican en dos categorías principales:
Pólipos no neoplásicos: incluyen pólipos hiperplásicos, inflamatorios, hamartomatosos (como los pólipos juveniles) y heterotópicos. Aunque tradicionalmente se consideraban benignos, algunos tienen potencial de transformación maligna, especialmente en síndromes hereditarios como la poliposis juvenil y el síndrome de Peutz-Jeghers.
Pólipos neoplásicos: principalmente adenomas, que presentan displasia y son lesiones premalignas bien establecidas. Los adenomas se subclasifican en tubulares, tubulovellosos y vellosos. También existen pólipos serrados (adenomas serrados sésiles, adenomas serrados tradicionales) que tienen riesgo significativo de progresión a cáncer colorrectal.
Localizacion de los pólipos
Los pólipos pueden aparecer en diferentes segmentos del tracto gastrointestinal:
- Colon y recto: adenomas tubulares (los más comunes), pólipos hiperplásicos, adenomas serrados sésiles
- Estómago: pólipos de glándulas fúndicas (70-94% en países occidentales), pólipos hiperplásicos gástricos, adenomas gástricos, tumores neuroendocrinos
- Duodeno: pólipos adenomatosos, especialmente en poliposis adenomatosa familiar
Tipos de pólipos colónicos
Adenomas
Un adenoma colónico es una lesión neoplásica benigna del colon que representa el precursor de aproximadamente el 85% de los cánceres colorrectales esporádicos.
Todos los adenomas presentan displasia epitelial (alteraciones celulares premalignas), que puede ser de bajo o alto grado
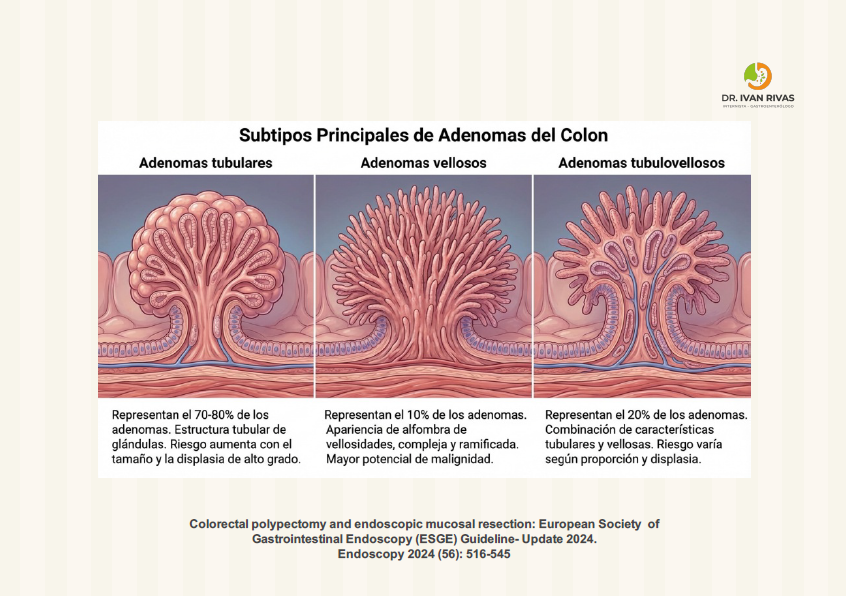
Los adenomas se clasifican según el porcentaje de arquitectura vellosa:
- Adenoma tubular: <25% de elementos vellosos (algunos autores usan <20%)
- Adenoma tubulovelloso: 25-75% de elementos vellosos (o 20-80% según criterios)
- Adenoma velloso: >75% de elementos vellosos
Los adenomas progresan a cáncer colorrectal a través de la secuencia adenoma-carcinoma, un proceso que involucra la acumulación secuencial de mutaciones genéticas. Aproximadamente el 85% de los cánceres colorrectales evolucionan de adenomas convencionales mediante la vía de inestabilidad cromosómica, acumulando una mediana de 60 mutaciones que afectan genes clave como APC, KRAS, TP53, PI3KCA, BRAF y NRAS
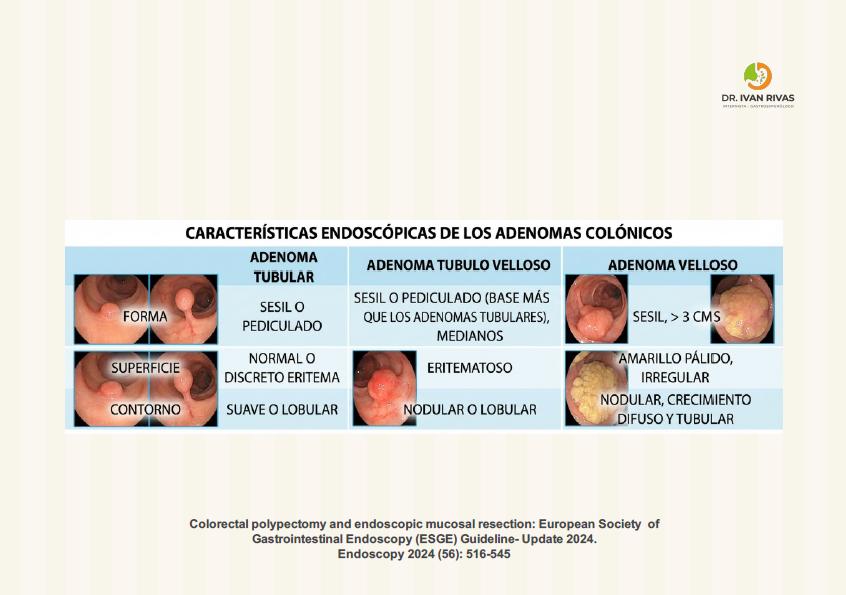
Un adenoma tubular es el tipo más común de adenoma colónico, representando aproximadamente 66% de todos los adenomas colorrectales. Se caracteriza por una arquitectura histológica compuesta principalmente por glándulas tubulares displásicas (estructuras glandulares en forma de tubo) con menos del 25% de componente velloso.
Un adenoma velloso es un subtipo específico de adenoma colónico caracterizado por una arquitectura histológica distintiva en la que más del 75% del tumor está compuesto por proyecciones digitiformes (vellosidades) que se extienden hacia la luz intestinal. Los adenomas vellosos representan el tipo de adenoma con mayor potencial maligno.
Superficie y textura: A medida que los elementos vellosos se vuelven más prominentes histológicamente, la apariencia macroscópica se torna más vellosa y granular pero menos nodular en la superficie
Morfología según clasificación de París: Los adenomas con mayor componente velloso tienden a presentarse como lesiones no pediculadas (sésiles o planas, tipos 0-Is o 0-IIa), mientras que los adenomas tubulares predominan en formas pediculadas (0-Ip)
Manejo de lesiones serradas
Clasificacion de los pólipos serrados
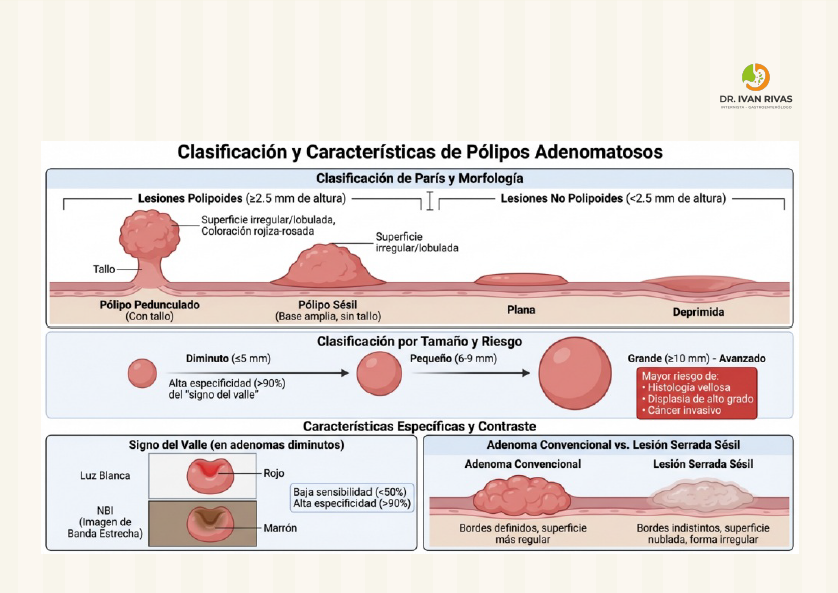
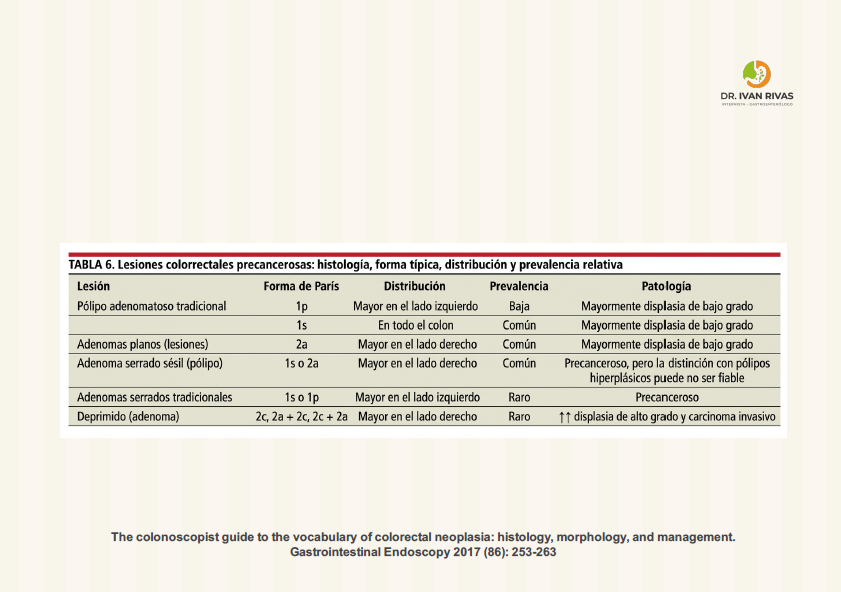
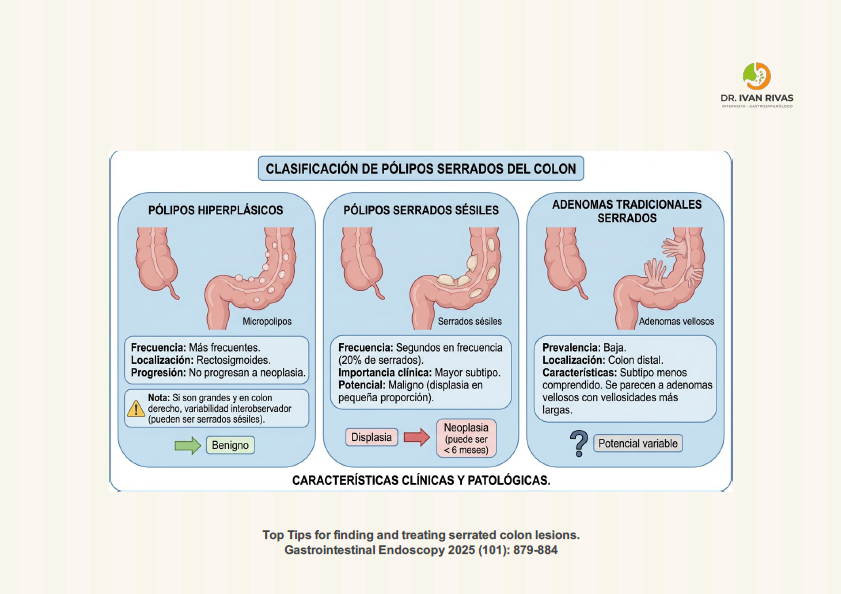
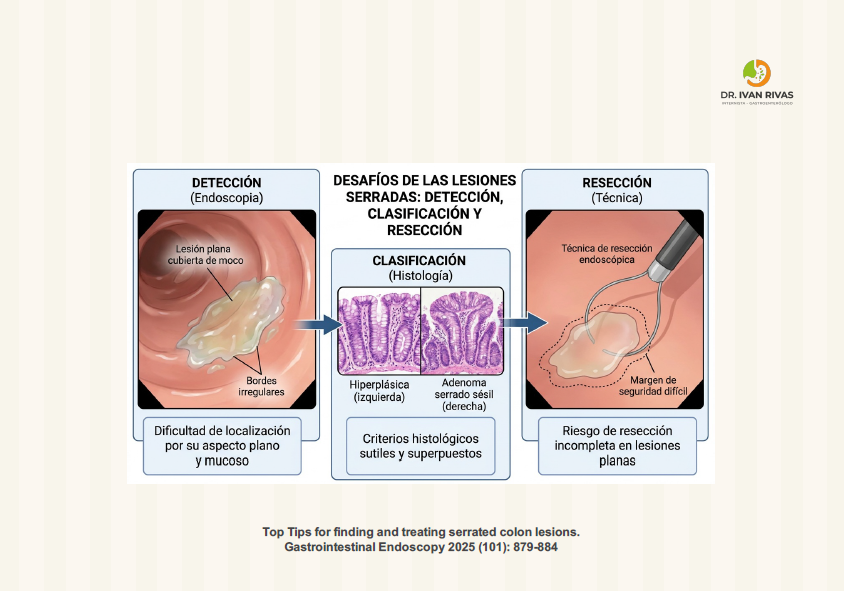
Los pólipos serrados se clasifican según la Organización Mundial de la Salud (OMS) en tres categorías principales: pólipos hiperplásicos, lesiones serradas sésiles (SSL), y adenomas serrados tradicionales (TSA). Las SSL y TSA son lesiones premalignas que pueden progresar a cáncer colorrectal a través de la vía serrada de carcinogénesis.
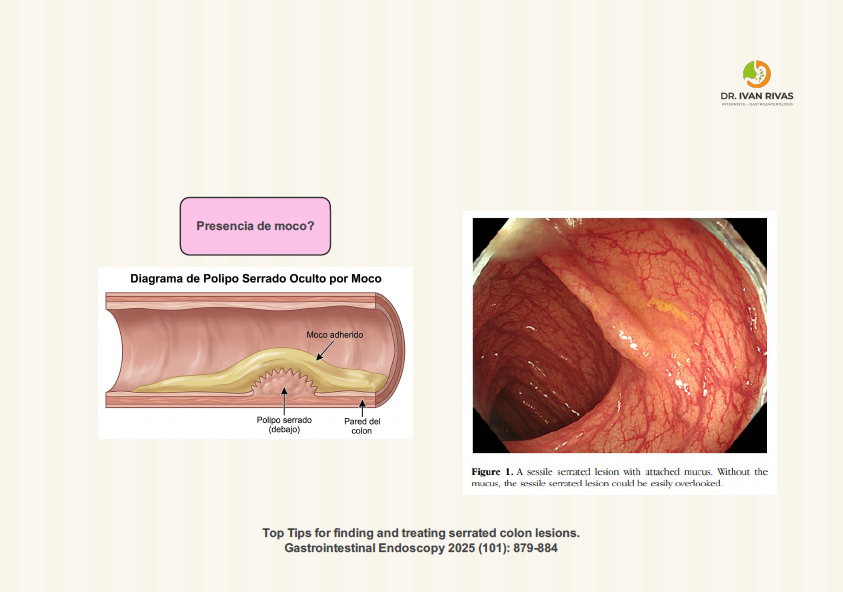
Visualización de moco adherido
La capa de moco adherido (mucus cap) es una característica diagnóstica clave de las lesiones serradas sésiles (SSL) y debe ser removida activamente mediante lavado durante la colonoscopia para permitir la visualización adecuada y detección de estas lesiones premalignas.
Significado clínico del moco adherido:
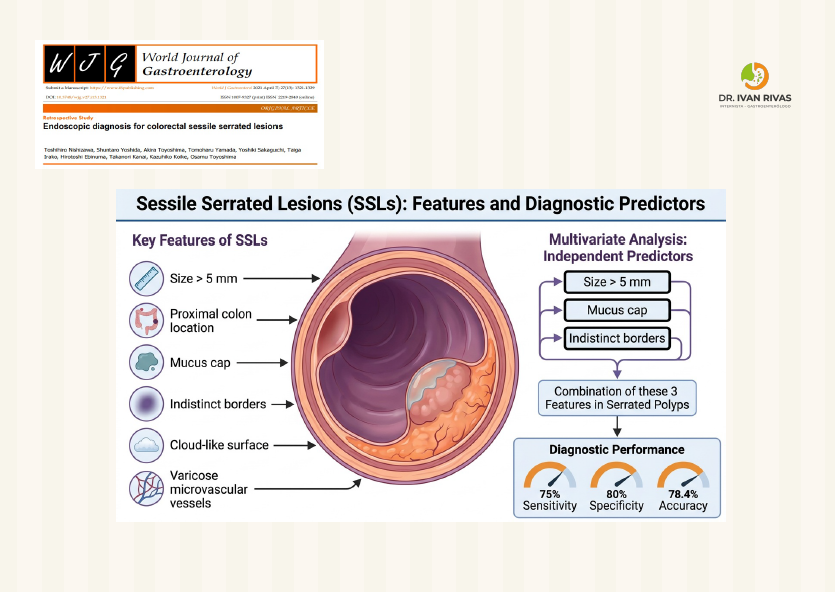
El moco adherido es uno de los tres hallazgos endoscópicos independientes más importantes para el diagnóstico de SSL, junto con el tamaño >5 mm y los bordes indistintos. Las lesiones serradas con estas tres características tienen una probabilidad significativamente mayor de ser SSL patológicas y deben ser resecadas.
La capa de moco es una característica distintiva que:
- Está presente con mayor frecuencia en SSL que en pólipos hiperplásicos
- Contribuye a la dificultad de detección de SSL durante la colonoscopia
- Es un factor que contribuye al cáncer de intervalo post-colonoscopia, particularmente en colon proximal
Manejo práctico durante la colonoscopia:
Lavado activo de la mucosa:
La preparación intestinal estándar no siempre remueve el moco adherido, por lo que se requiere:
- Uso de bombas de irrigación automatizadas: permiten lavado eficiente de la mucosa colónica para remover moco, película mucoadhesiva y burbujas
- Lavado dirigido: cuando se identifica moco adherido, debe lavarse activamente para visualizar la mucosa subyacente
- Esfuerzos de limpieza intraprocedimiento: hasta 75% de preparaciones inicialmente inadecuadas pueden convertirse en adecuadas con lavado y succión concertados
Técnica de examen cuidadoso:
Para maximizar la detección de SSL con capa de moco:
- Preparación intestinal de alta calidad: fundamental para la detección de lesiones serradas
- Tiempo de retirada adecuado: permite el examen cuidadoso necesario para identificar lesiones sutiles
- Atención especial al colon proximal: donde las SSL son más prevalentes y técnicamente más desafiantes de detectar
Reconocimiento de características asociadas:
Cuando se identifica moco adherido, buscar activamente:
- Bordes indistintos: la lesión se fusiona gradualmente con la mucosa circundante
- Superficie en “nube” (cloud-like surface): apariencia característica de SSL
- Tamaño ≥5 mm: criterio diagnóstico importante
- Localización proximal: especialmente ciego y colon ascendente
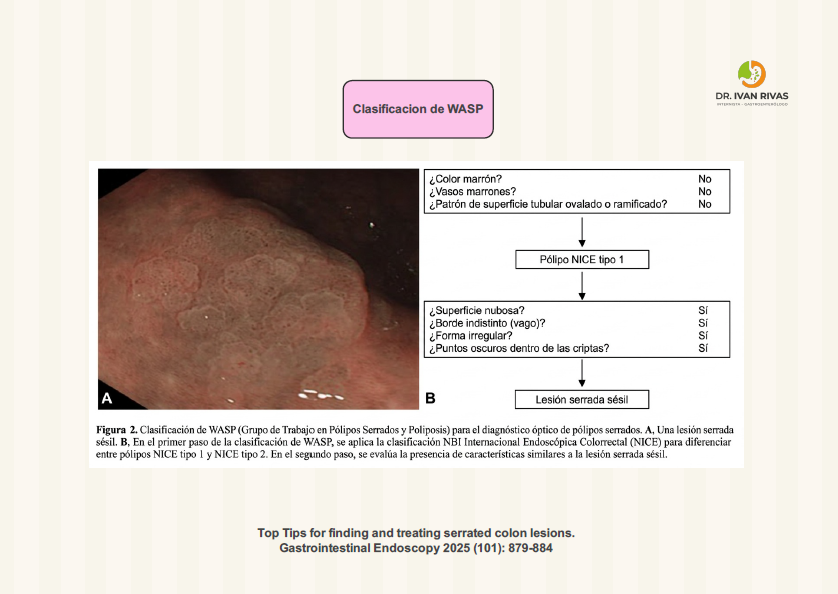
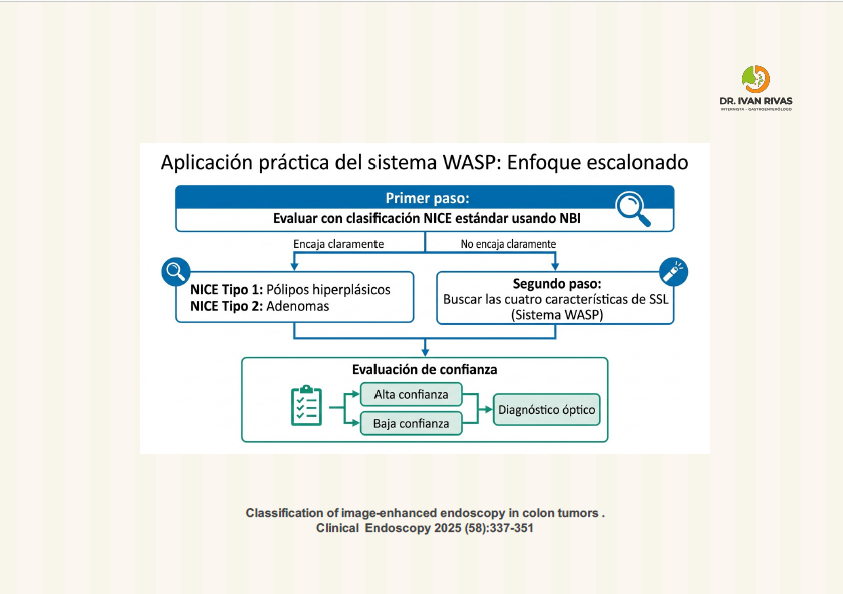
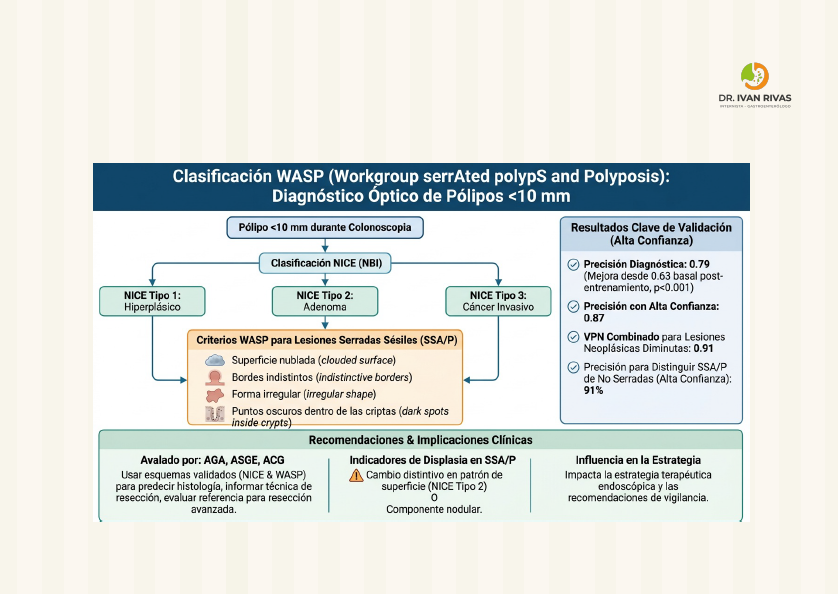
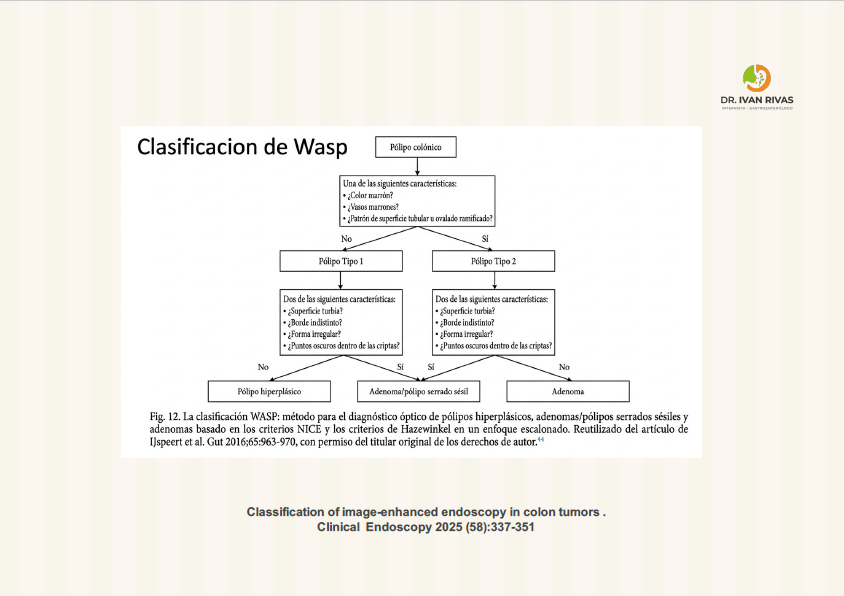
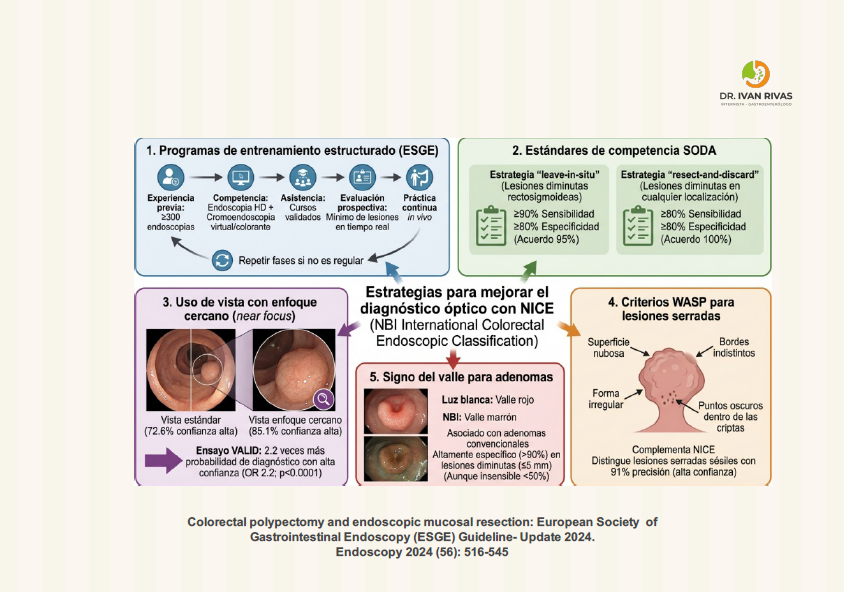
Clasificación de WASP
La clasificación WASP (Workgroup serrAted polypS and Polyposis) es un sistema de diagnóstico óptico que combina la clasificación NICE con cuatro características específicas para identificar lesiones serradas sésiles (SSL) y diferenciarlas de adenomas y pólipos hiperplásicos en lesiones pequeñas y diminutas (<10 mm).
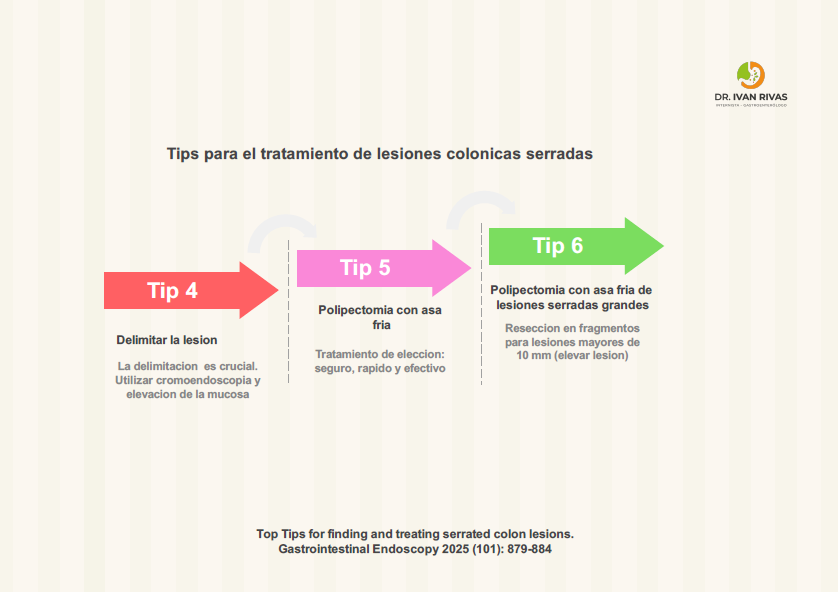
Delimitar la lesión
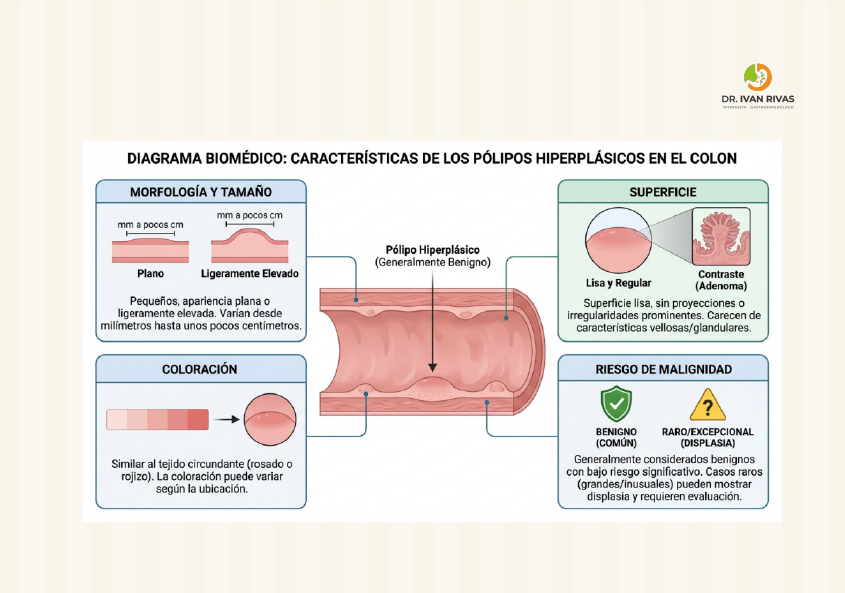
Polipos hiperplasicos
Clasificaciones
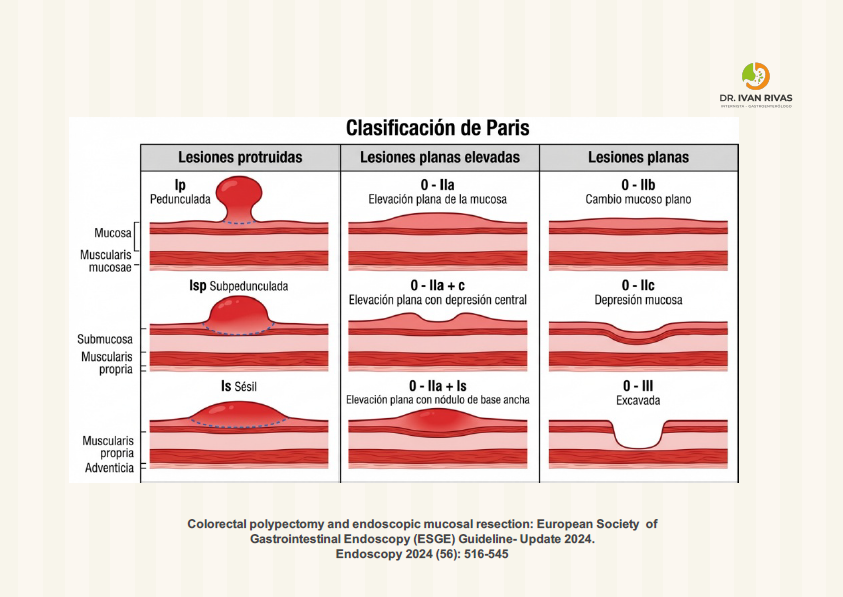
Clasificación de París
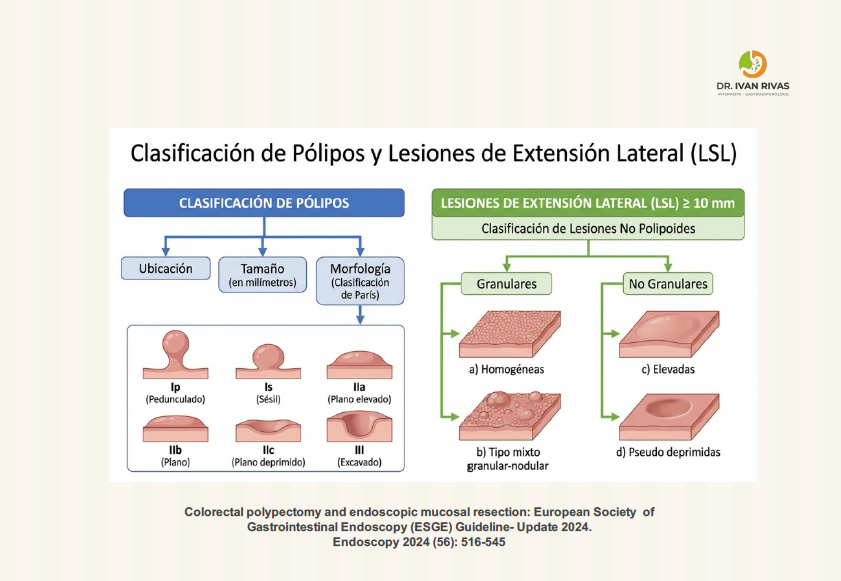
Clasificación de lesiones de extensión lateral
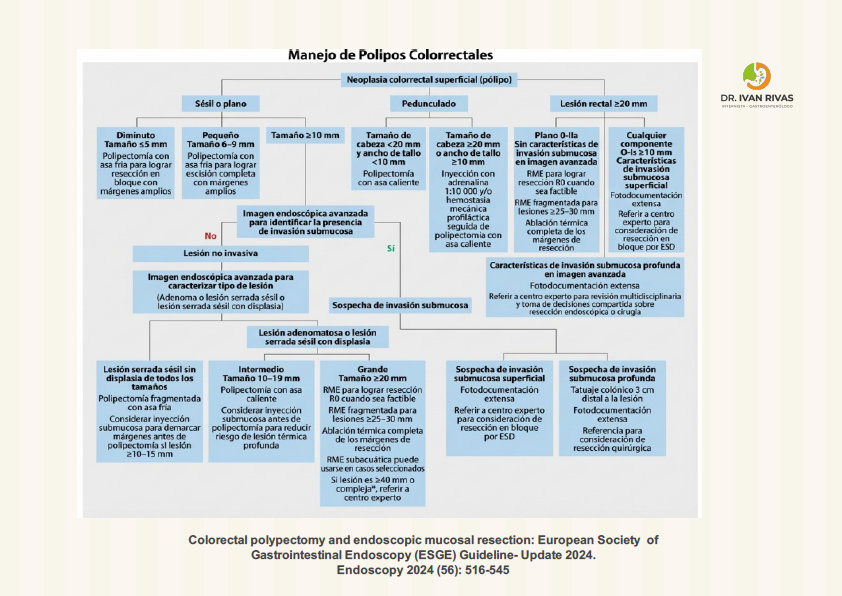
Las lesiones de extensión lateral (LST, laterally spreading tumors) son pólipos colorrectales ≥10 mm con eje vertical bajo que se extienden lateralmente a lo largo de la pared colónica, clasificándose en dos tipos principales con subtipos específicos que predicen el riesgo de invasión submucosa y guían la estrategia de resección.
Definición y morfología general
Las LST corresponden a lesiones con morfología plana (0-II) o sésil (0-Is) según la clasificación de París, que crecen lateralmente en contraste con el crecimiento vertical de los pólipos pediculados. Tienen un eje vertical bajo y se extienden a lo largo de la pared luminal del colon.
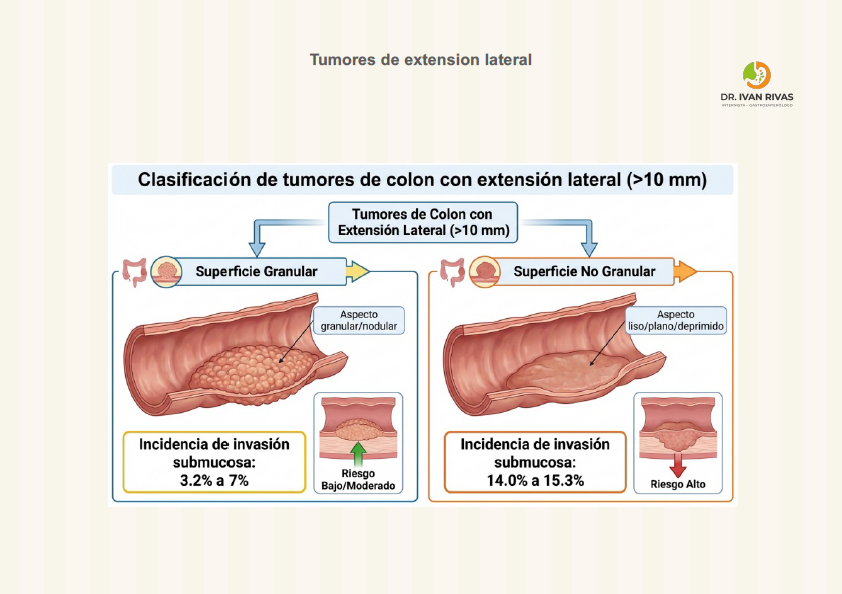
Clasificación principal: Tipo Granular (LST-G) y No Granular (LST-NG)
LST Tipo Granular (LST-G): Presentan superficie nodular y se subdividen en:
- LST-G Homogéneo (LST-G-H): Lesiones con nódulos uniformes de tamaño homogéneo (<5 mm). Tienen el riesgo más bajo de invasión submucosa (0.5%; IC 95%: 0.1%-1.0%) y tienden a crecer lateralmente hasta diámetros muy grandes con bajo riesgo de invasión submucosa (<2%) o fibrosis significativa, independientemente del tamaño.
- LST-G Nodular Mixto (LST-G-NM o LST-G-M): Lesiones con nódulos de tamaños mixtos, incluyendo nódulos pequeños (≥5 mm, <10 mm) o grandes (≥10 mm). Tienen mayor riesgo de invasión submucosa: 7.1% para lesiones <20 mm y 38% para lesiones >20 mm. El punto de invasión usualmente se localiza bajo el nódulo más grande, por lo que se recomienda remover este nódulo en una pieza cuando sea factible para optimizar la evaluación histológica
LST Tipo No Granular (LST-NG): Presentan superficie lisa y se subdividen en:
- LST-NG Plano Elevado (LST-NG-FE o LST-NG-F): Lesiones con superficie lisa ligeramente elevada. Tienen riesgo moderado de invasión submucosa: 6.4% para lesiones de 10-19 mm y 10.4% para lesiones de 20-29 mm
- LST-NG Pseudodeprimido (LST-NG-PD): Lesiones con componente deprimido. Tienen el riesgo más alto de invasión submucosa: 27.8% para lesiones de 10-19 mm y 41.4% para lesiones de 20-29 mm (riesgo global 31.6%; IC 95%: 19.8%-43.4%). En estas lesiones, los puntos de invasión son típicamente multifocales (46.9% de los casos), y cuando la invasión se observa en un solo sitio, tiende a ser significativamente más profunda (≥1000 μm)
Características clínicas adicionales
- Las LST-NG presentan frecuentemente fibrosis submucosa que dificulta su resección con polipectomía simple o incluso resección mucosa endoscópica (EMR) estándar
- El tipo LST-NG-PD requiere distinción estricta del LST-NG-F y debe considerarse resección en bloque mediante disección submucosa endoscópica (ESD) o cirugía debido a su naturaleza invasiva multifocal y tendencia a invasión profunda
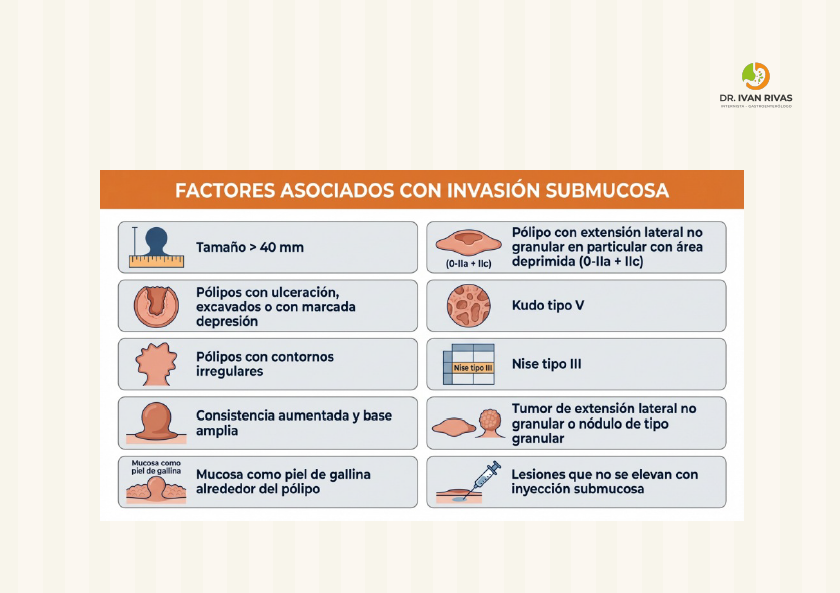
- Los factores endoscópicos predictivos de invasión submucosa incluyen: patrón de criptas invasivo (Kudo tipo V), presencia de macronódulos, y componente deprimido
- La morfología, el tamaño y las características patológicas son predictores independientes de histología avanzada
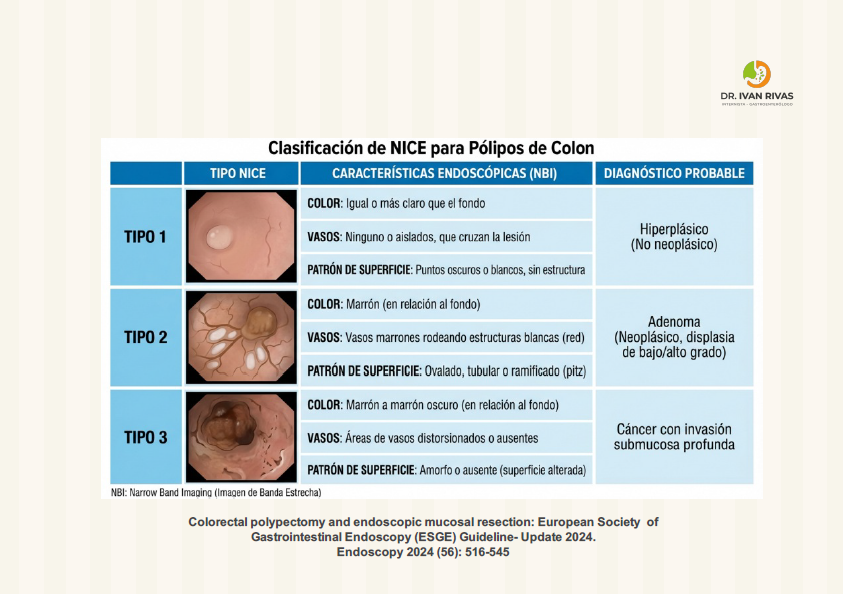
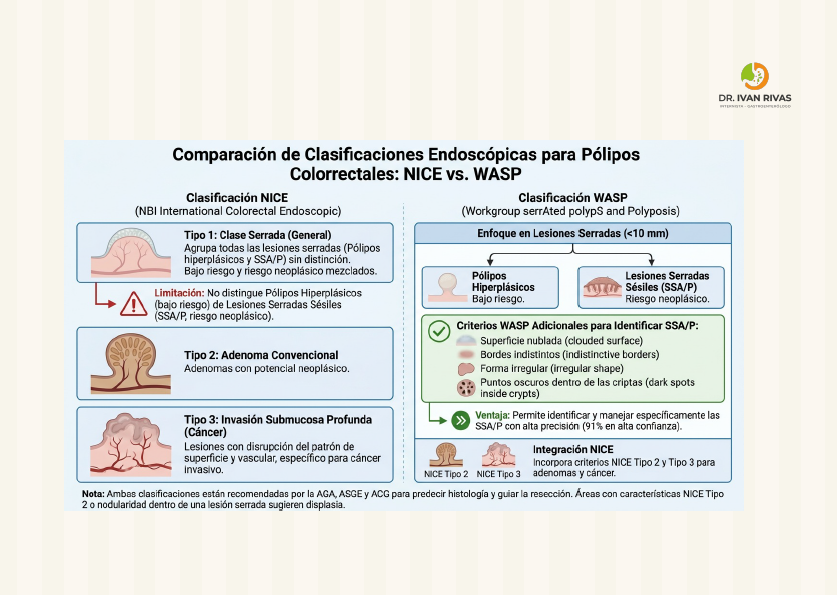
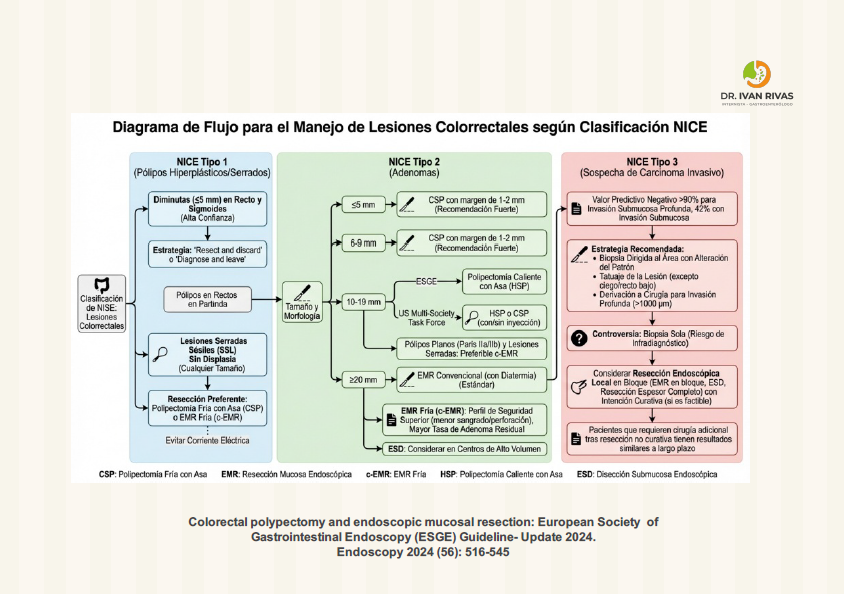
Clasificación de NICE
Clasificación de WASP
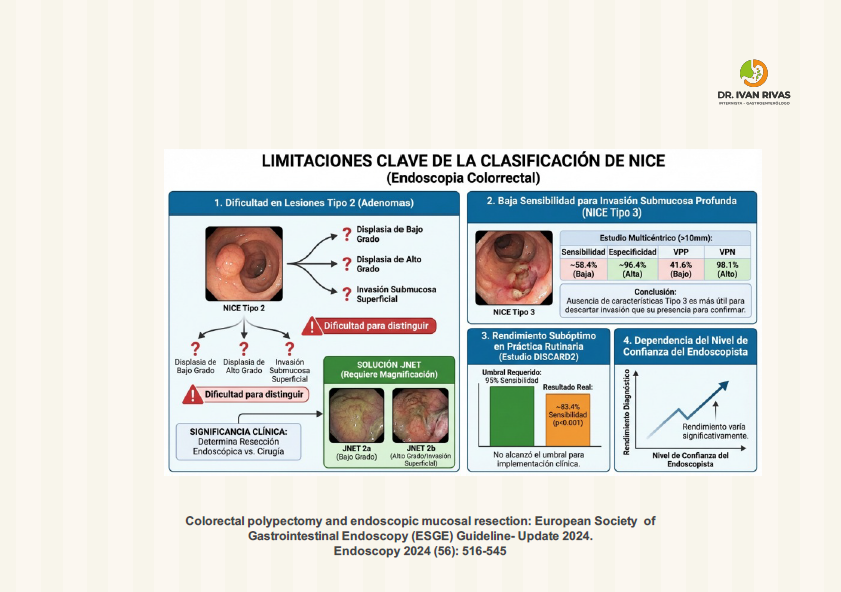
Limitaciones de la Clasificación de NISE
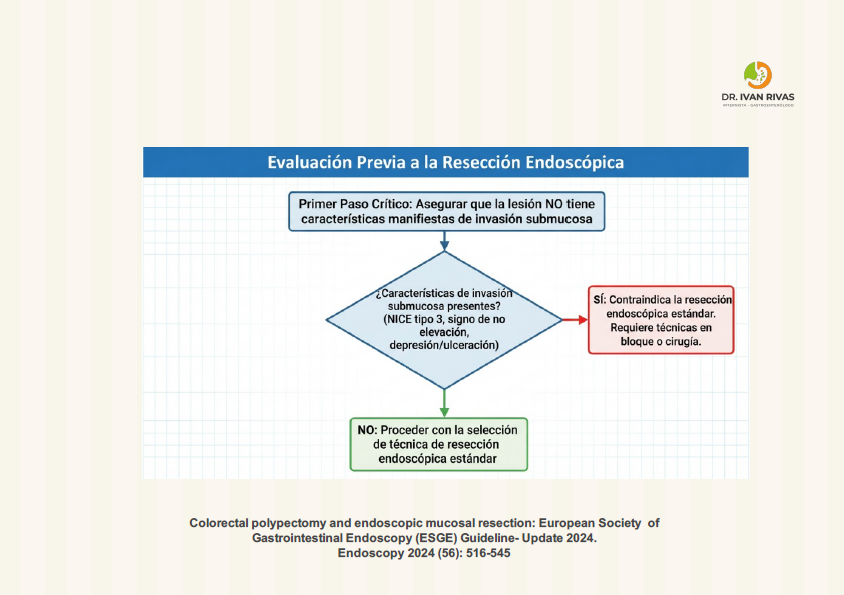
La clasificación NICE (NBI International Colorectal Endoscopic) es un sistema validado para la caracterización óptica de pólipos colorrectales mediante NBI, pero presenta varias limitaciones clínicamente relevantes que han sido reconocidas en las guías de las principales sociedades gastroenterológicas.
Principales limitaciones de la clasificación NICE
- Incapacidad para diferenciar grados de displasia en lesiones tipo 2
La limitación más destacada es que no permite distinguir entre displasia de bajo grado, displasia de alto grado e invasión submucosa superficial dentro de las lesiones clasificadas como tipo 2 (adenomas convencionales). Para abordar esta carencia, el Japanese Narrow Band Imaging Expert Team (JNET) desarrolló una clasificación modificada que subdivide el tipo 2 de NICE en JNET 2a y 2b, donde las características 2b se asocian con displasia de alto grado e invasión submucosa superficial; sin embargo, esta clasificación requiere endoscopia con magnificación.
- Alta especificidad pero baja sensibilidad para invasión submucosa profunda (tipo 3)
El tipo 3 de NICE es específico pero no sensible para cáncer con invasión submucosa profunda. En un estudio multicéntrico prospectivo español con 2.123 lesiones >10 mm, la sensibilidad para identificar invasión profunda fue de solo 58,4% (IC 95%: 47,5-68,8), aunque la especificidad fue del 96,4% y el valor predictivo negativo del 98,1%. Esto implica que un porcentaje significativo de lesiones con invasión profunda puede no ser identificado correctamente.
- Rendimiento subóptimo en la práctica clínica rutinaria
El estudio DISCARD 2, un estudio multicéntrico prospectivo en 6 hospitales generales del Reino Unido con 28 colonoscopistas, demostró que la sensibilidad del diagnóstico óptico con NICE en la práctica clínica rutinaria fue de sólo 83,4% (IC 95%: 79,6-86,9) para la presencia de adenoma, significativamente inferior al 95% esperado. Ni la experiencia del colonoscopista, ni la confianza en el diagnóstico, ni el uso de colonoscopia de alta definición mejoraron independientemente la precisión diagnóstica.
- No diferencia entre pólipos hiperplásicos y lesiones serradas sésiles (SSL)
La clasificación NICE agrupa ambos tipos como tipo 1 (clase serrada), sin poder distinguir entre pólipos hiperplásicos (generalmente sin potencial maligno) y SSL (con potencial de progresión a cáncer).
- La evaluación morfológica y de superficie es menos útil para diferenciar la profundidad de invasión <1.000 μm en la submucosa, donde la resección mucosal endoscópica en bloque o la disección submucosa endoscópica podrían ser apropiadas. Solo el 42% de los pólipos con características NICE tipo 3 presentan al menos invasión submucosa.
Para superar estas limitaciones, las guías de la US Multi-Society Task Force recomiendan complementar la clasificación NICE con la evaluación morfológica (clasificación de París), el patrón de criptas de Kudo, y la clasificación JNET cuando se dispone de magnificación. Los criterios WASP también pueden ayudar a identificar lesiones serradas sésiles.
Clasificación de JNET (Japan NBI Expert Team)
La clasificación JNET (Japan NBI Expert Team) es un sistema universal de clasificación endoscópica con magnificación y NBI para pólipos colorrectales que fue desarrollado en 2014 para superar las limitaciones de la clasificación NICE, particularmente su incapacidad para distinguir entre displasia de bajo grado, displasia de alto grado e invasión submucosa superficial.
Estructura de la clasificación JNET
La clasificación JNET consta de cuatro categorías (Tipos 1, 2A, 2B y 3) basadas en el patrón vascular y el patrón de superficie observados con NBI magnificado:
- Tipo 1: Corresponde a pólipos hiperplásicos/pólipos serrados sésiles (HP/SSL). Se caracteriza por vasos invisibles o de calibre uniforme con distribución regular, y patrón de superficie oscuro u homogéneo
- Tipo 2A: corresponde a displasia de bajo grado (adenoma de bajo grado). Presenta vasos regulares con calibre uniforme y distribución regular, y patrón de superficie tubular u oval regular
- Tipo 2B: corresponde a displasia de alto grado/carcinoma invasivo submucoso superficial (HGD/SM-s). Se caracteriza por vasos de calibre variable con distribución irregular, y patrón de superficie irregular u oscuro. Esta es la categoría que subdivide el tipo 2 de NICE
- Tipo 3: corresponde a carcinoma invasivo submucoso profundo (SM-d). Presenta áreas de vasos sueltos, interrupción de vasos gruesos, y áreas amorfas en el patrón de superficie
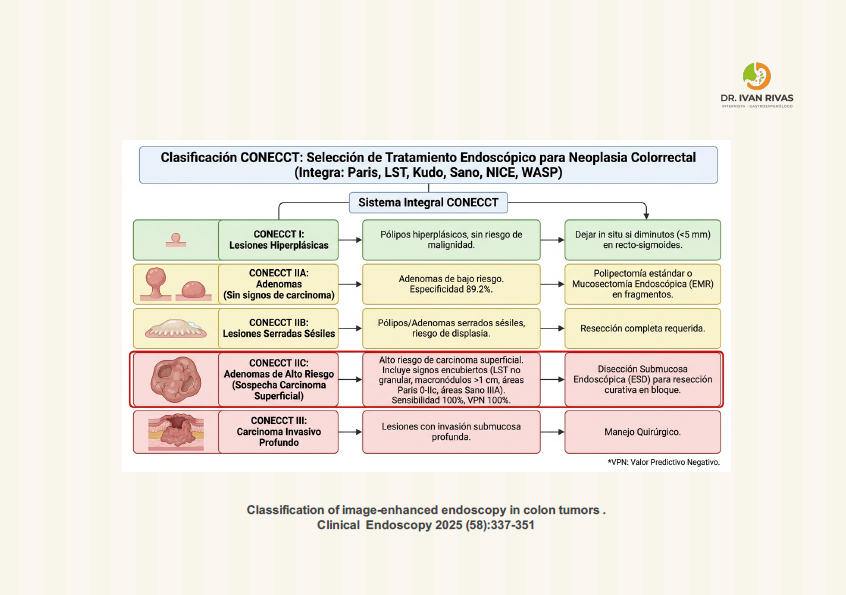
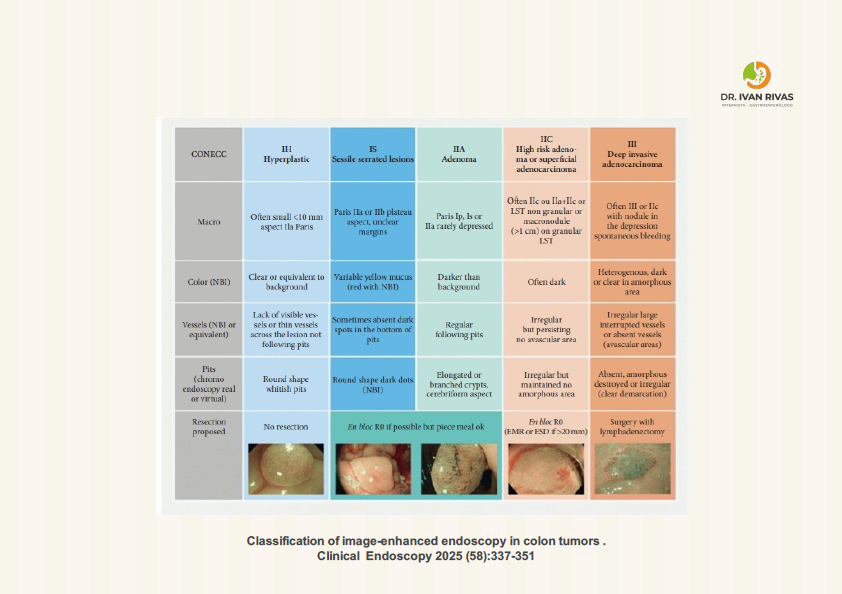
Clasificación de Connect
La clasificación CONECCT (COlorectal NEoplasia endoscopic Classification to Choose the Treatment) es un sistema integral que combina criterios validados de múltiples clasificaciones existentes en una sola tabla para caracterizar pólipos colorrectales y guiar la selección del tratamiento endoscópico apropiado.
Las principales ventajas de la clasificación CONECCT incluyen su superior concordancia interobservador e intraobservador, su integración de múltiples clasificaciones en una sola tabla, y su efectividad como herramienta educativa para mejorar la caracterización endoscópica de pólipos colorrectales.
Ventajas en concordancia diagnóstica:
CONECCT demostró el mejor acuerdo interobservador (alfa de Krippendorff = 0.738) comparado con todas las demás clasificaciones existentes (Paris, LST, Kudo, Sano, NICE, WASP), y este acuerdo aumenta con la experiencia del endoscopista y la calidad de las imágenes. También mostró el mejor acuerdo intraobservador comparado con todas las clasificaciones excepto WASP (que solo describe pólipos serrados sésiles). Esta concordancia superior se mantiene tanto entre expertos como entre no expertos.
Ventajas en rendimiento diagnóstico:
CONECCT IIA tiene una especificidad del 89.2% (IC 95% [80.4-94.9]) para diagnosticar adenomas, significativamente superior a NICE2 (71.1%, IC 95% [60.1-80.5]), lo que la convierte en la mejor clasificación para excluir adenocarcinoma en lesiones colorrectales
CONECCT IIC ofrece el mejor compromiso para diagnosticar adenocarcinoma superficial con sensibilidad del 78.9%, superior a Kudo Vi (31.6%) y comparable a NICE 2 (84.2%)
En lesiones grandes >20 mm, CONECCT IIC demostró sensibilidad del 100% y valor predictivo negativo del 100% para predecir invasión submucosa, superior a todos los demás criterios evaluados (LST no granular, macronódulos >1 cm, Sano IIIA, Paris 0-IIc)
Ventajas en selección de tratamiento:
CONECCT identifica con sensibilidad perfecta (100%) y VPN del 100% el 30% de adenomas de bajo riesgo en lesiones de extensión lateral grandes que pueden tratarse mediante mucosectomía fragmentada o disección submucosa endoscópica según experiencia, sin riesgo de subtratamiento. Esto permite evitar procedimientos más invasivos en lesiones de bajo riesgo.
Ventajas como herramienta educativa:
El programa de enseñanza CONECCT de 30 minutos demostró ser altamente efectivo en 419 participantes:
- Mejoría significativa en predicción histológica correcta de 51.0% a 74.0% inmediatamente post-entrenamiento, con retención a 3-6 meses del 66.6% (p<0.001)
- 86.6% de los participantes mejoraron entre pre-test y post-test, y 75.4% mantuvieron mejoría a 3-6 meses
- Reducción significativa del sobretratamiento de 30.1% a 15.5% post-entrenamiento y 18.5% a 3-6 meses (p<0.001)
- Mejoría significativa para cada subtipo de pólipo, tanto en residentes como en médicos adscritos
Ventajas en integración y simplicidad:
CONECCT consolida múltiples sistemas de clasificación (Paris, LST, Kudo, Sano, NICE, WASP) en una sola tabla integral que incluye tanto signos manifiestos (patrón de criptas o vascular irregular) como signos encubiertos (características macroscópicas) de carcinoma. Esta integración facilita la evaluación comprehensiva sin necesidad de dominar múltiples clasificaciones separadas.
Aplicabilidad a inteligencia artificial:
CONECCT tiene potencial aplicabilidad para validación diagnóstica mediante inteligencia artificial a través de múltiples modalidades de imagen (linked color imaging, blue light imaging, i-scan), lo que representa una ventaja para el desarrollo futuro de herramientas de diagnóstico asistido por computadora.
Limitación a considerar:
La baja especificidad (26.2%) de CONECCT para predecir invasión submucosa resulta en un número elevado de disecciones submucosas endoscópicas potencialmente no indicadas para lesiones sospechosas de alto riesgo. Sin embargo, esta limitación refleja un enfoque conservador que prioriza evitar el subtratamiento de lesiones malignas.
Factores asociados a invasión submucosa
Manejo de pólipos colorrectales
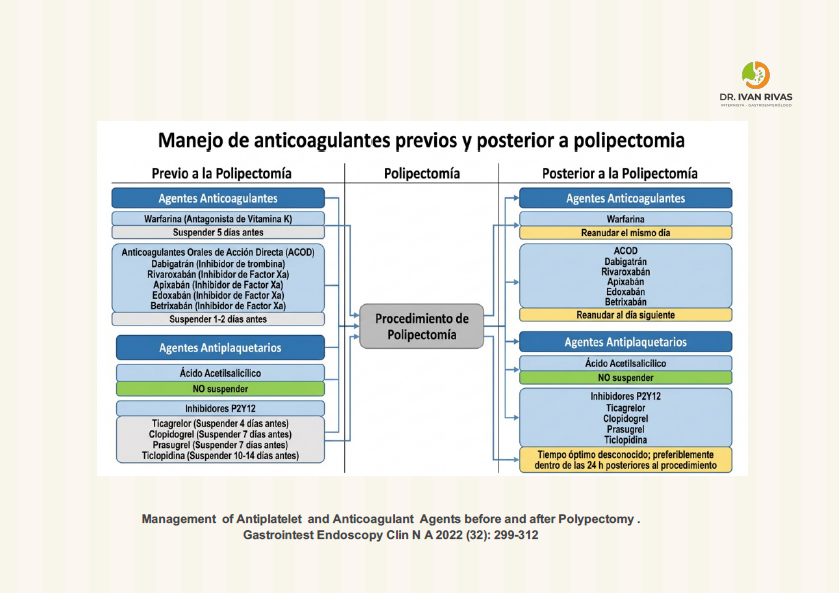
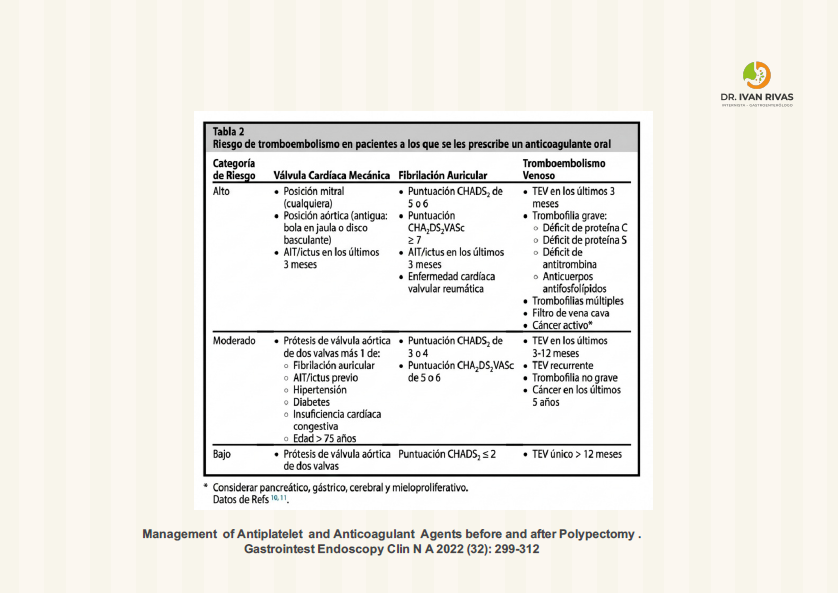
Manejo de anticoagulación
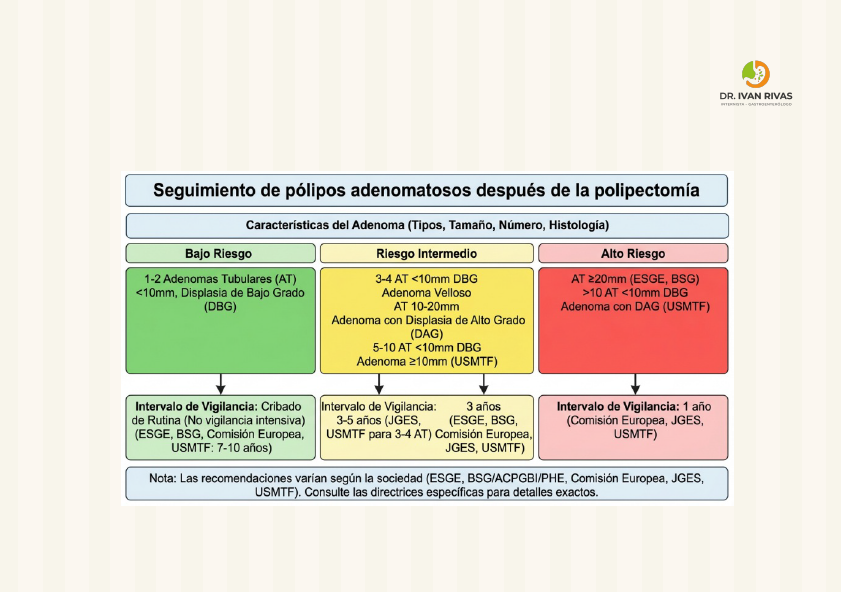
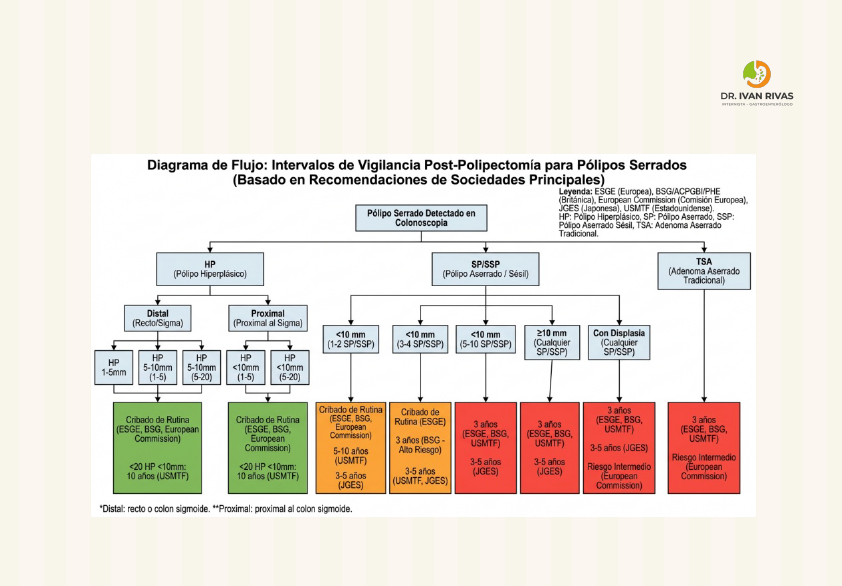
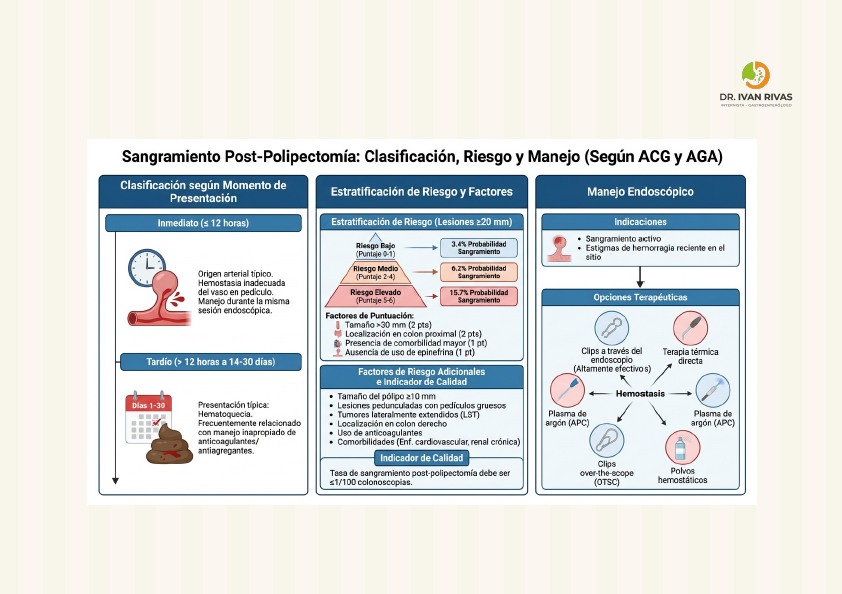
Seguimiento Post polipectomía
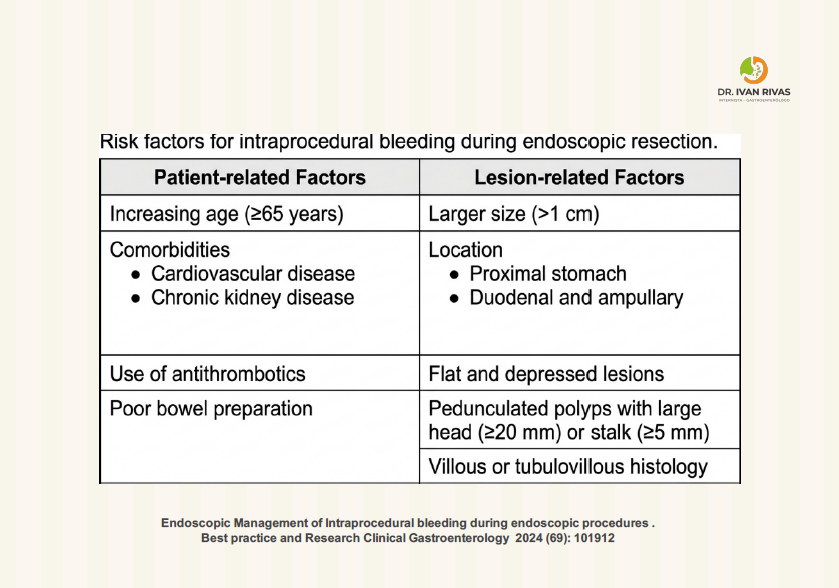
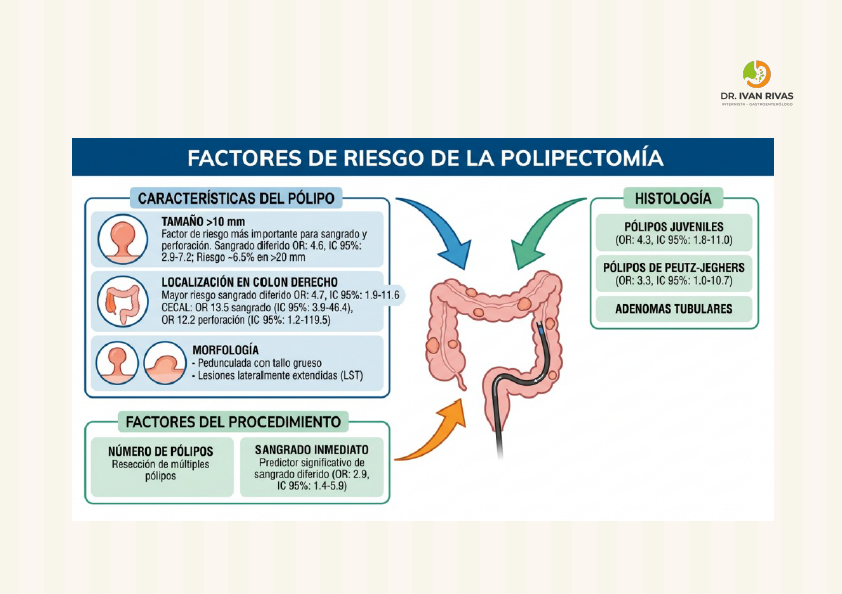
Factores de riesgo de la polipectomía
Complicaciones de la polipectomía
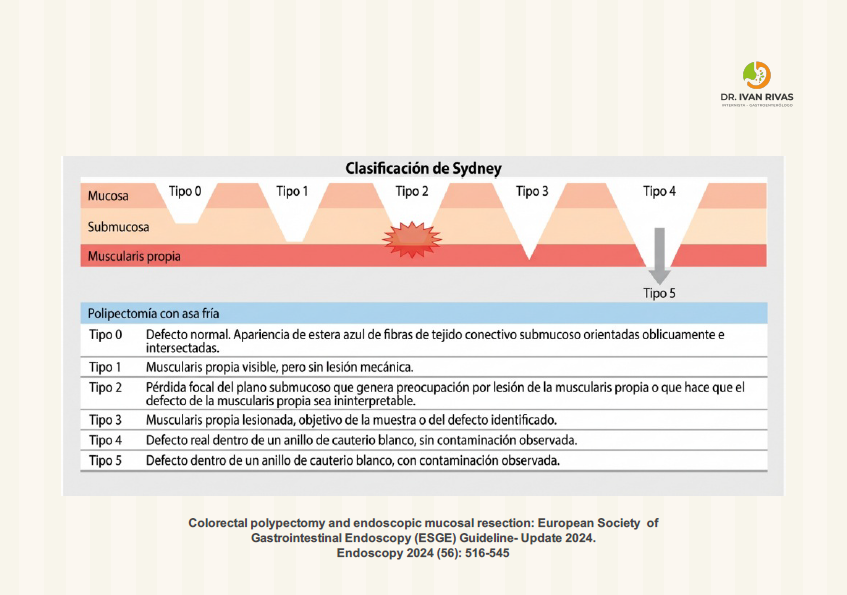
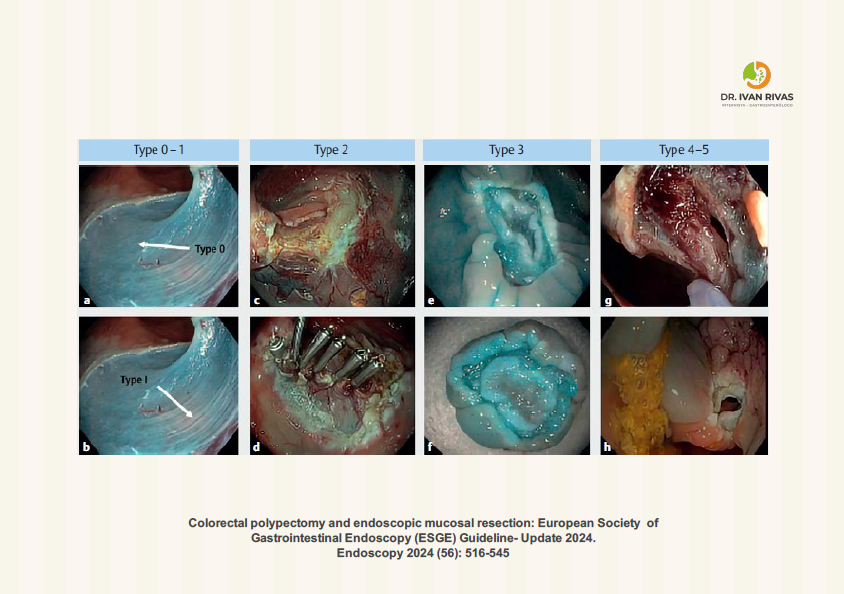
Perforación post polipectomía
Clasificación de Sydney
La clasificación de Sydney para perforación post-polipectomía es un sistema que estratifica la gravedad de las perforaciones colónicas iatrogénicas según el tamaño del defecto y guía el manejo terapéutico apropiado.