- La palabra pólipo denota cualquier masa de tejido que protruye a la luz del colon
- Las lesiones polipoideas son el hallazgo más frecuente de la Colonoscopia
- Se clasifican de acuerdo a los hallazgos histológicos
- La mayoría de los pólipos no producen síntomas. Pueden manifestarse como anemia por deficiencia de hierro u obstrucción intestinal (pólipos de gran tamaño)
- Los adenomas vellosos pueden producir diarrea acuosa como manifestación clínica.
- La identificación adecuada y la polipectomía permiten maximizar el potencial de la colonoscopia para la prevención del cáncer colorrectal
- La polipectomía permite determinar la presencia de lesiones de alto riesgo
- Es importante recordar la clasificación de los pólipos
- Se debe realizar una evaluación integral de los pólipos
Terminología
- Pólipo maligno: se denomina pólipo maligno a toda aquella lesión que invade la submucosa pero no se extiende a la muscularis propia. Se denominan PT1 (según la clasificación TNM). La profundidad de la invasión submucosa se relaciona con el riesgo de metástasis
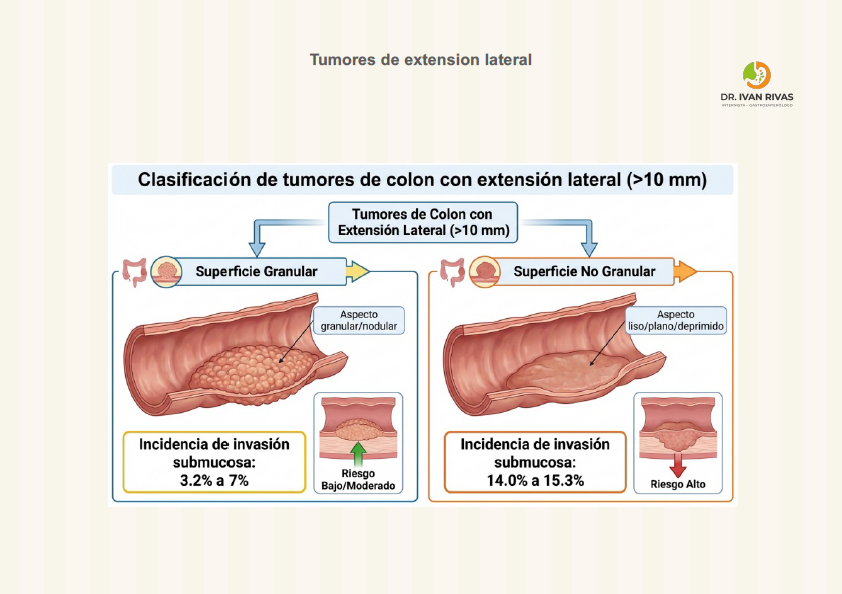
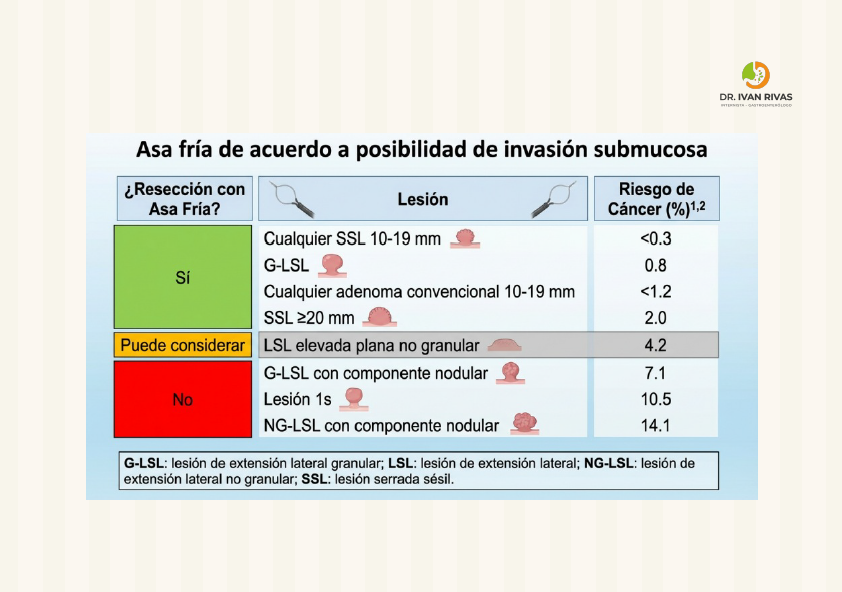
- Tumores de expansión lateral: son lesiones mayores de 10 mm que se expanden lateralmente en el colon. Estas lesiones se pueden dividir a su vez en granulares y no granulares basado en la apariencia de la mucosa. La superficie nodular puede ser homogénea o de tipo mixto (nódulos de diferentes tamaños y morfología). Las lesiones no granulares o deprimidas tienen mayor posibilidad de invasión submucosa
- La invasión profunda de la mucosa se define como toda aquella lesión que penetra mayor o igual a 1 mm de profundidad (pT1b) mientras que la invasión superficial es menor a 1 mm
Clasificacion de los pólipos colorrectales
- Pólipos hiperplásicos: son los pólipos más comunes y generalmente no presentan riesgo de malignidad. Están formados por un crecimiento excesivo de las células normales del revestimiento del colon. Por lo general, son pequeños, planos o ligeramente elevados, y tienen una apariencia lisa.
- Adenomas: son pólipos que se consideran precancerosos, ya que tienen el potencial de desarrollar cáncer colorrectal. Los adenomas se clasifican en tres subtipos principales: a. Adenoma tubular: está compuesto principalmente por glándulas tubulares. Por lo general, tienen una apariencia lisa y su riesgo de malignidad es bajo. b. Adenoma velloso: Presenta proyecciones alargadas similares a vellosidades en la superficie. Contienen un mayor número de glándulas y tienen un mayor riesgo de malignidad en comparación con los adenomas tubulares. c. Adenoma tubulovelloso: Combina características de los adenomas tubulares y velloso, con glándulas tubulares y proyecciones vellosas. Tienen un riesgo intermedio de malignidad
- Pólipos serrados: Se caracterizan por un patrón de crecimiento más serrado o aserrado. Los pólipos serrados se dividen en subtipos adicionales, como el serrado tradicional, el serrado atípico y el serrado mixto. Algunos subtipos de pólipos serrados pueden tener un mayor riesgo de malignidad y se asocian con el síndrome de poliposis serrada
Polipectomía
Checklist para polipectomía
Tamaño y profundidad del pólipo
- El tamaño de los pólipos es uno de los factores de riesgo más importantes en cuanto a la presencia de malignidad
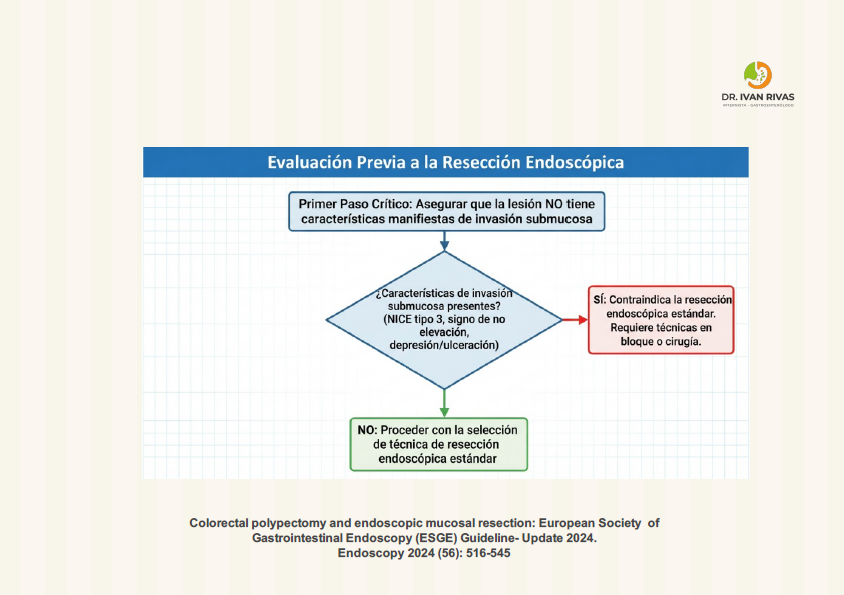
- La resección mucosal endoscópica no debe ser utilizada en lesiones con sospecha de invasión submucosa
- Si un pólipo es menor o igual a 2 cms se puede realizar resección completa mientras que otro tipo de lesiones mas grandes requieren resección en fragmentos
Morfología del pólipo
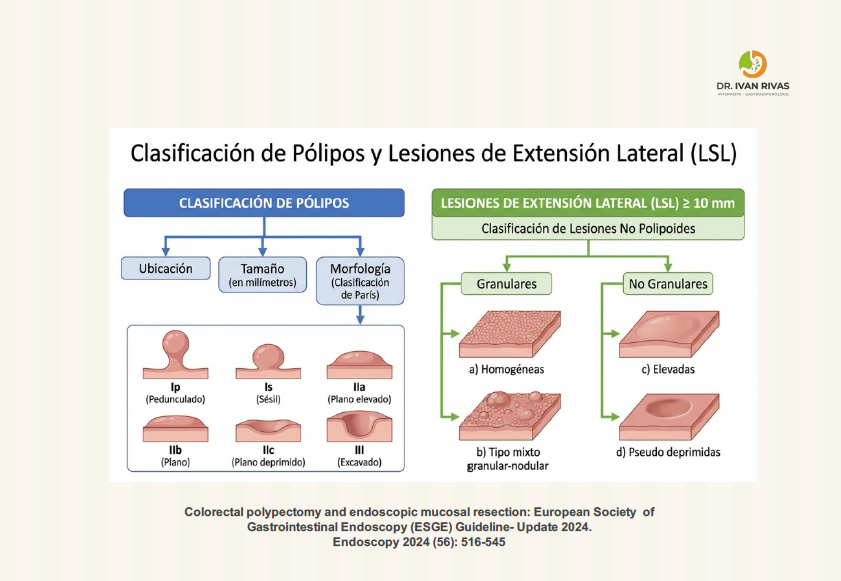
Clasificación de Paris
La clasificación de Paris divide las lesiones en 3 categorías basado en sus características morfológicas: lesiones polipoides (Tipo I), lesiones planas (O-II) y lesiones deprimidas (0-III). Las lesiones tipo O-I son elevadas y se pueden clasificar en lesiones sésiles o pediculadas. Las lesiones O-II son lesiones planas o superficiales y se clasifican en discretamente elevadas, completamente planas o discretamente deprimidas. Las lesiones profundas deprimidas (0-III) o ulceradas no se encuentran normalmente en el colon
- Los pólipos Paris Tipo 0-III no son susceptibles a resección mucosal endoscópica
- Los pólipos Paris Tipo 0-IIc, 0-Is, 0-iia + 0Is tienen el mayor riesgo de invasión submucosa
Las lesiones Tipo O-I y O-II son susceptibles a resección endoscópica mientras que as O-III son de manejo quirúrgico
Lesiones de extensión lateral
- Diferenciar entre superficie granular y no granular
- Las lesiones de aspecto granular tienen menores posibilidades de invasión por lo tanto son más susceptibles a resección mucosal endoscópica
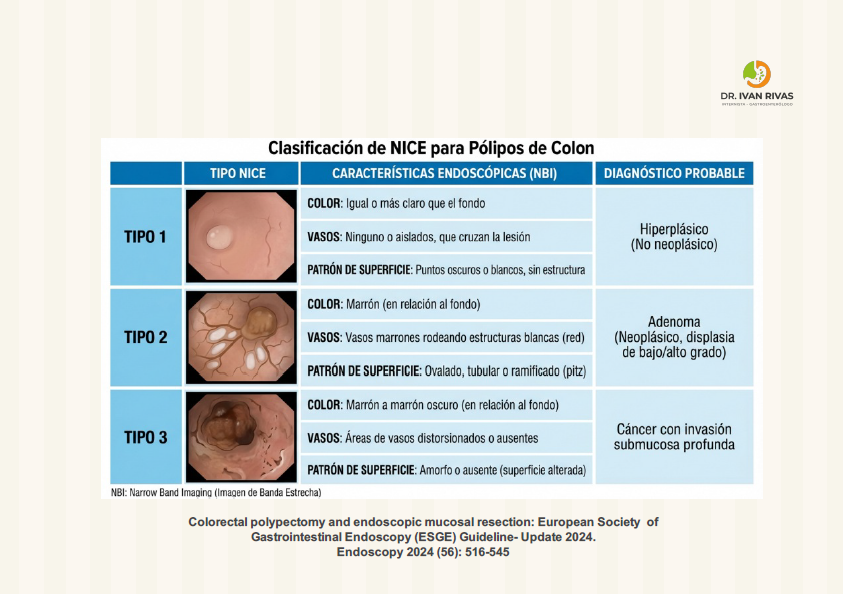
Clasificación de NISE
La clasificación de NICE para pólipos colorrectales se introdujo por primera vez en el año 2011. En ese año, el National Institute for Health and Care Excellence (NICE) del Reino Unido publicó la guía clínica titulada “Pólipos colorrectales: diagnóstico y gestión de los pólipos colorrectales y los cánceres de colon y recto”, que incluía la clasificación de NICE
La clasificación de NISE evalúa los diferentes patrones superficiales de las lesiones
Esta guía proporciona recomendaciones actualizadas y basadas en evidencia para la detección, evaluación, clasificación y manejo de los pólipos colorrectales. La clasificación de NICE se desarrolló como una herramienta para ayudar a los profesionales médicos a evaluar y clasificar los pólipos durante las colonoscopias, y para guiar las decisiones sobre el tratamiento y el seguimiento.
Desde entonces, la clasificación de NICE ha sido ampliamente utilizada y adoptada en la práctica clínica en el Reino Unido y en otros países. Ha habido actualizaciones y revisiones posteriores de la guía de NICE, lo que ha llevado a modificaciones y refinamientos en la clasificación a lo largo de los años.
Se basa en la Narrow Band Imaging (NBI): clasifica los pólipos en tres tipos de acuerdo a sus características endoscópicas:
Tipo 1: representa los pólipos hiperplásicos o serrados que tienen el mismo color de la mucosa adyacente, no se visualizan vasos y tienen un patrón de manchas oscuras
Tipo 2: representan los adenomas, son de color marrón, vasos marrones que envuelven las estructuras blancas
Tipo 3: representan invasión submucosa, son marrones o negros con ausencia del patrón superficial.
Las lesiones NICE tipo 3 no son susceptibles a resección mucosal endoscópica
Si bien la clasificación de NICE para pólipos colorrectales es una herramienta útil en la evaluación y manejo de los pólipos, también tiene algunas limitaciones que deben tenerse en cuenta. Algunas de estas limitaciones incluyen:
- Subjetividad en la evaluación endoscópica: La clasificación de NICE se basa en la evaluación visual de las características endoscópicas de los pólipos, lo que puede estar sujeto a cierta variabilidad e interpretación subjetiva por parte del endoscopista. Esto puede llevar a diferencias en la clasificación de los pólipos entre diferentes médicos
- Limitaciones en la predicción de la malignidad: Aunque la clasificación de NICE proporciona una estimación del riesgo de malignidad de los pólipos, no es infalible. Algunos pólipos pueden ser clasificados incorrectamente y presentar un mayor riesgo de cáncer de lo esperado o viceversa. Además, la clasificación se basa en características endoscópicas visibles, lo que no siempre refleja completamente la presencia de displasia o cambios celulares precancerosos
- Falta de información sobre factores histopatológicos: La clasificación de NICE se basa en las características endoscópicas de los pólipos, pero no toma en cuenta factores histopatológicos importantes que se determinan mediante el examen microscópico de las muestras de tejido. Estos factores, como el grado de displasia o la presencia de características moleculares específicas, pueden influir en el riesgo de malignidad de un pólipo y no se consideran en la clasificación de NICE
- No se aplica a todos los tipos de pólipos: La clasificación de NICE se desarrolló principalmente para pólipos adenomatosos y serrados, que son los tipos más comunes de pólipos colorrectales. Sin embargo, no se aplica a otros tipos de pólipos menos comunes, como los pólipos inflamatorios, los hamartomatosos o los pólipos juveniles. Para estos casos, se requiere una evaluación y clasificación diferente
Clasificación de KUDO
La clasificación de Kudo es un sistema de clasificación endoscópica utilizada para describir las características morfológicas de los pólipos colorrectales durante una colonoscopia. Esta clasificación ayuda a los médicos a evaluar la naturaleza y el riesgo de los pólipos. Fue desarrollada por el endoscopista japonés Dr. Shinji Kudo. La clasificación de Kudo se basa principalmente en la vascularización de la superficie del pólipo, lo que puede proporcionar información sobre la probabilidad de malignidad.
La clasificación de Kudo divide los pólipos en varios tipos según la apariencia de los vasos sanguíneos (criptas) en la superficie. Aquí hay una descripción de algunos de los tipos de pólipos según la clasificación de Kudo:
- Tipo I (Criptas redondas): este tipo se caracteriza por vasos en forma de red que cubren la superficie del pólipo. Los pólipos tipo I tienen menos probabilidad de ser cancerosos
- Tipo II (Criptas estelares o papilares): los vasos en forma de serrucho se observan en este tipo de pólipos. Al igual que los pólipos tipo I, los pólipos tipo II tienden a ser menos propensos a ser malignos
- Tipo III (Criptas redondeadas o alargadas) : los vasos en forma de tortuosa irregularidad se asocian con este tipo de pólipos. Los pólipos tipo III tienen una mayor probabilidad de ser precancerosos o cancerosos
- Tipo IV (Criptas en circunvoluciones): este tipo presenta vasos que forman surcos y pozos en la superficie del pólipo. Los pólipos tipo IV tienen un mayor riesgo de malignidad.
- Tipo V (Criptas no estructuradas o irregulares): Este tipo incluye pólipos que no pueden clasificarse en ninguno de los tipos anteriores debido a la ausencia de características vasculares distintivas. Se considera carcinoma
Utiliza la endoscopia con magnificación y la cromoendoscopia.
El patrón de lesión tipo V sugiere invasión submucosa por lo tanto no es susceptible a resección mucosal endoscópica
Los patrones I y II son característicos de pólipos normales, inflamatorios o serrados. Los patrones del III al V se relacionan a displasia o malignidad
Factores relacionados con invasión submucosa

Fotodocumentación
- Se documenta la morfología del pólipo (Clasificación de París)
- Es recomendable el uso de cromoendoscopia tradicional o virtual con la finalidad de orientar histología de la lesión (Clasificación de NISE)
- Se sugiere además la clasificación de WASP
- Toda clasificación facilita el seguimiento del paciente
- La fotodocumentación permite documentar la técnica utilizada para polipectomía
- Se sugiere utilizar el asa o la pinza abierta en la zona adyacente del pólipo para determinar el tamaño aproximado
Fotodocumentacion post polipectomía
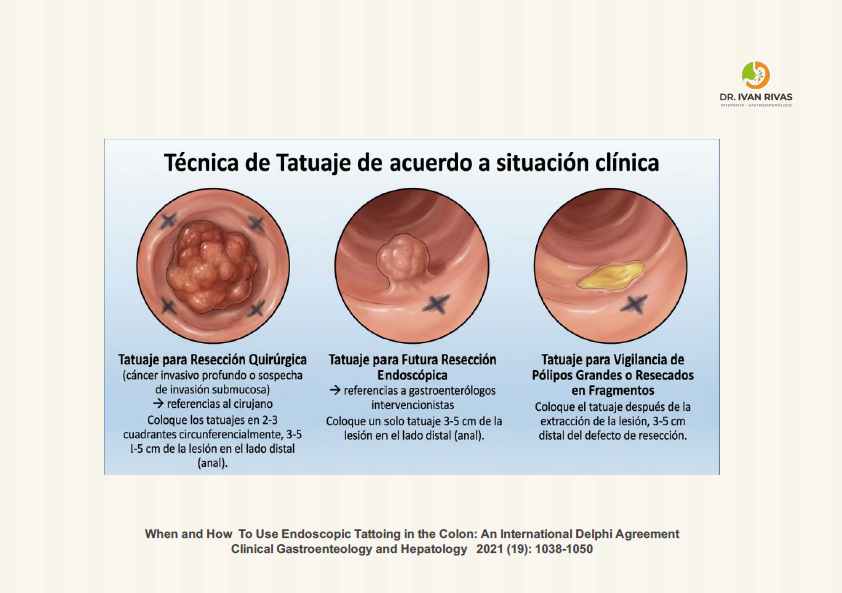
Tatuajes
- Ayuda al cirujano en caso de la relación entre la lesión y puntos de referencia anatómica
Indicaciones para Tatuajes de lesiones colonicas
Soluciones empleadas para tatuajes
Toma de decisiones
Toma de decisiones en cuanto al tamaño
- El tamaño de los pólipos representa una de las características más importantes en la toma de decisiones
- Manejo de micropólipos y pólipos menores a 9 mm
Pólipos pedunculados
- Contienen vasos en su base por lo que se recomienda asa térmica para disminuir el riesgo de sangramiento inmediato
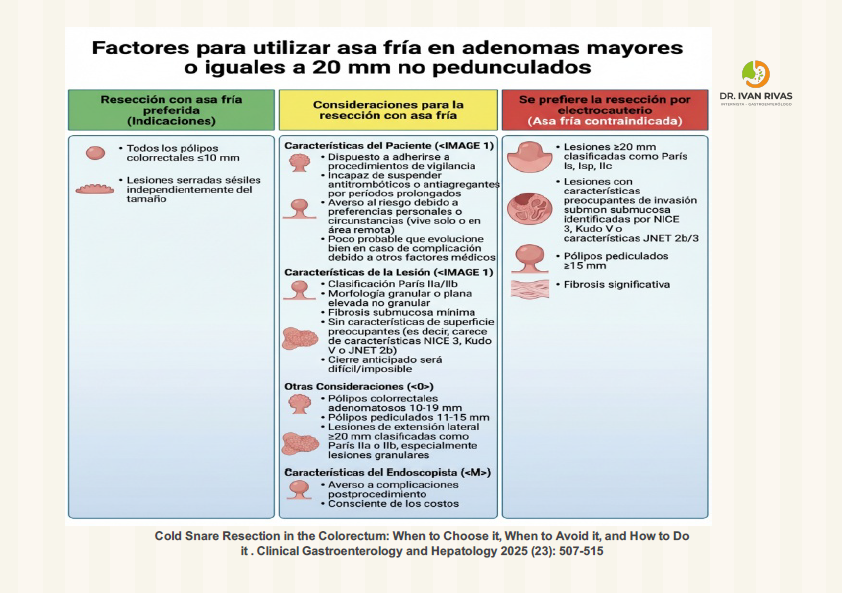
- Se puede utilizar asa fría en pólipos menores a 10 mm con una base delgada
- Pólipos mayores o iguales a 10 mm con base mayor o igual a 5 mm tienen elevado riesgo de sangramiento por lo que deben ser resecados con asa térmica
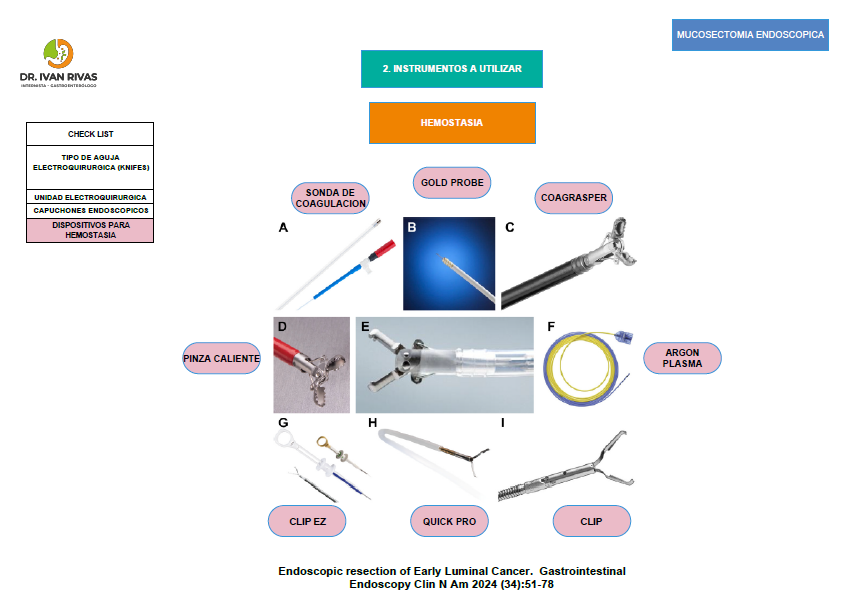
- Se debe contar con hemoclips los cuales deben utilizarse posterior a polipectomía de pólipos mayores o iguales a 20 mm con base mayor o igual a 5 mm
Elevación de la lesión
Tipos de polipectomía
La polipectomía con asa se utiliza desde 1971 y resultó en un cambio de paradigma y pasó de ser la endoscopia de un procedimiento diagnóstico a uno terapéutico. Si resecamos pólipos neoplásicos antes de que se transformen en cáncer estamos previniendo su aparición. En años recientes hay un cambio entre el uso de la polipectomía con electrocauterio a la polipectomía fría que permite la resección del pólipo sin los peligros del electrocauterio.
Procedimiento: polipectomía con asa fría
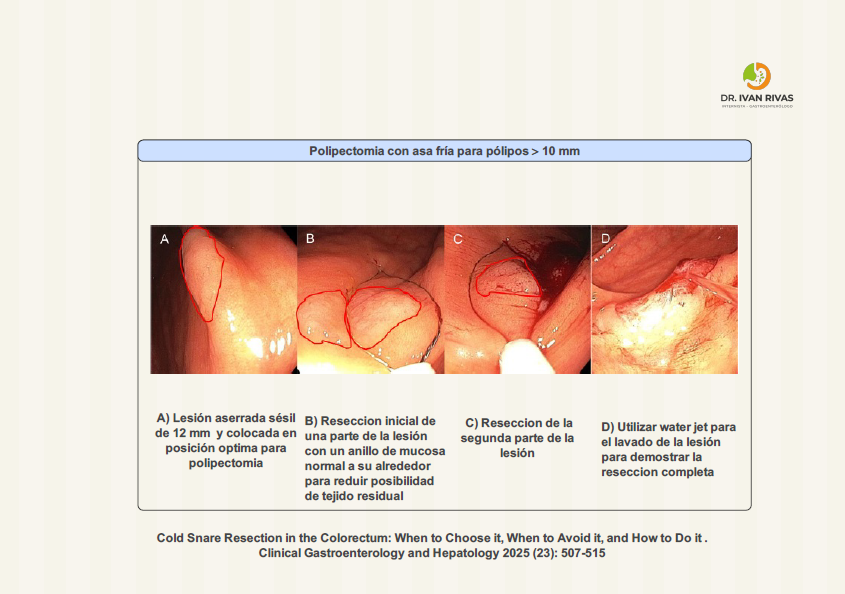
- El objetivo es resecar el pólipo completamente, se debe incluir un anillo de tejido normal y debería ser una sola pieza
- Muchas publicaciones han demostrado que la polipectomía con asa fría es superior a la polipectomía con pinza en el sentido de resección completa del pólipo
- A pesar de que existen estudios demuestran que la pinza jumbo puede ser muy efectiva para pólipos ≤ 5 mm es preferible utilizar el asa de forma rutinaria
- Antes de realizar el procedimiento es importante definir los bordes y el tamaño del pólipo
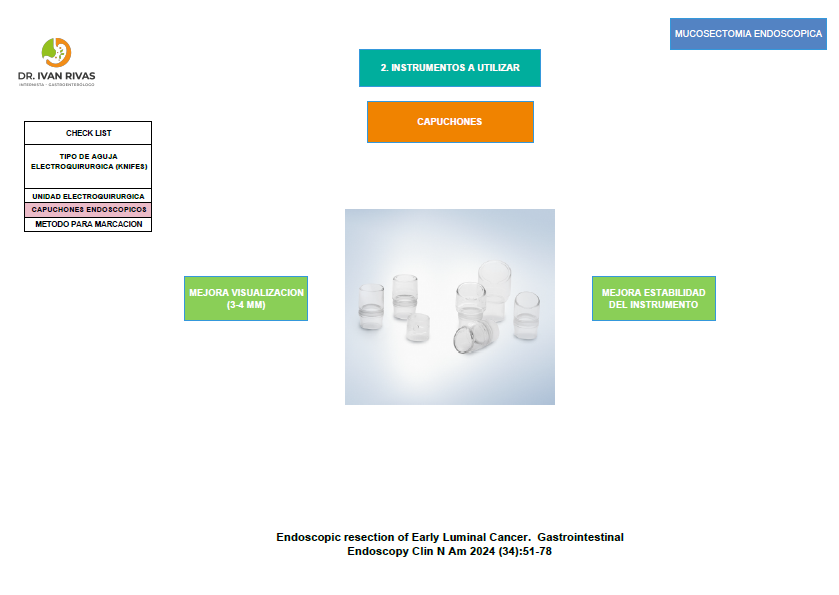
- En ocasiones es difícil definir los bordes en los pólipos serrados. En estos casos se puede utilizar el capuchón transparente o cromoendoscopia
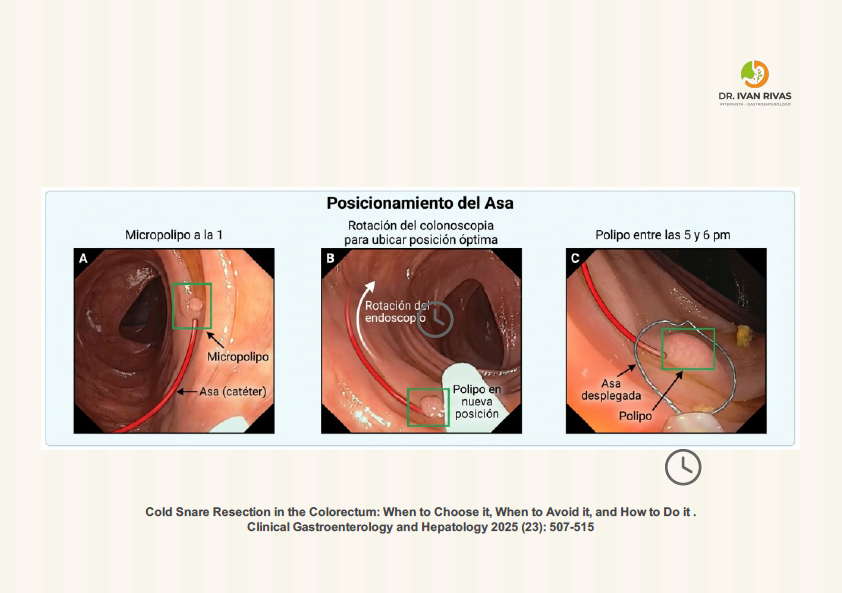
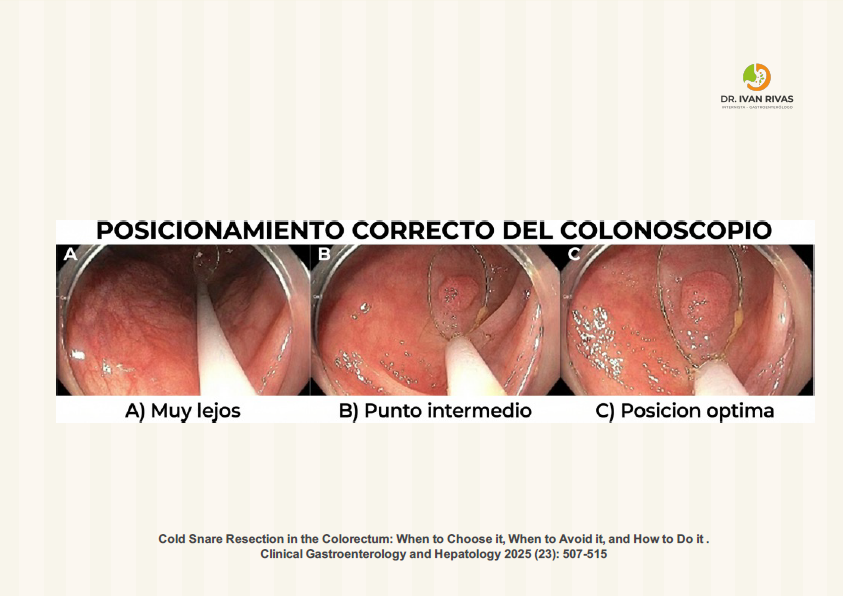
- El pólipo debe posicionarse entre las 5 y las 7 horaria y se debe mantener una distancia corta, para ello se debe realizar un movimiento de torque del colonoscopio, se debe estar familiarizado con las técnicas de manipulación del asa de polipectomía de manera de que se logre un procedimiento limpio y efectivo
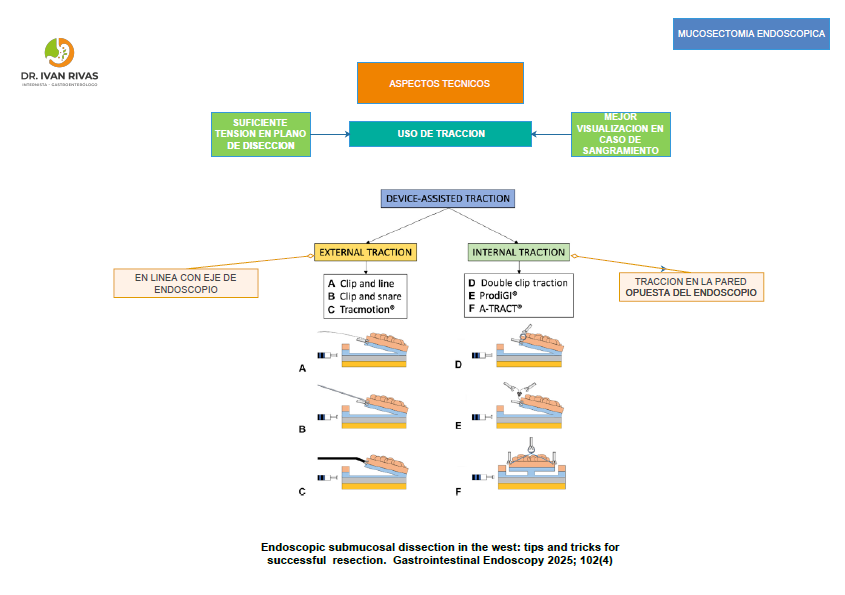
- Si se requiere elevar la lesión se recomienda adicionar adrenalina diluida para mejorar la visualización durante el procedimiento
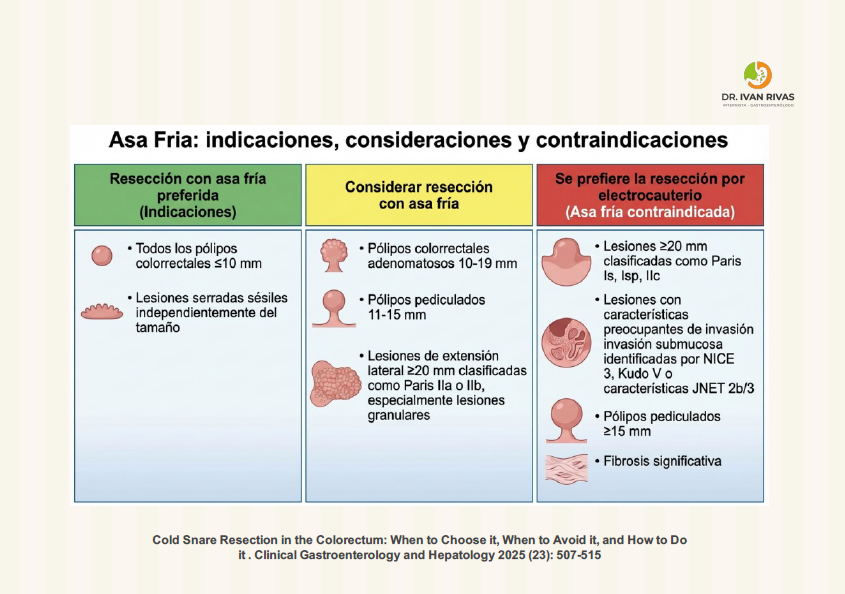
Procedimiento de polipectomía con Asa Fría
Indicaciones para polipectomía con Asa Fría
Evidencia
Procedimiento: polipectomía con asa térmica
Técnicas a utilizar
Resección mucosal endoscópica (RME)
Resección mucosal modificada
Técnicas en desuso
Uso de Clips post polipectomía
- El beneficio de la colocación de clips se ha demostrado que tiene beneficio solo en pólipos mayores o iguales a 20 mm localizados en colon derecho
- Los pólipos serrados tienen menor riesgo de sangramiento que los adenomas
Elevación del pólipo
- Se requiere una aguja retráctil para evitar la inyección de aire
- La localización de la submucosa es más fácil en el intestino delgado que en el intestino grueso
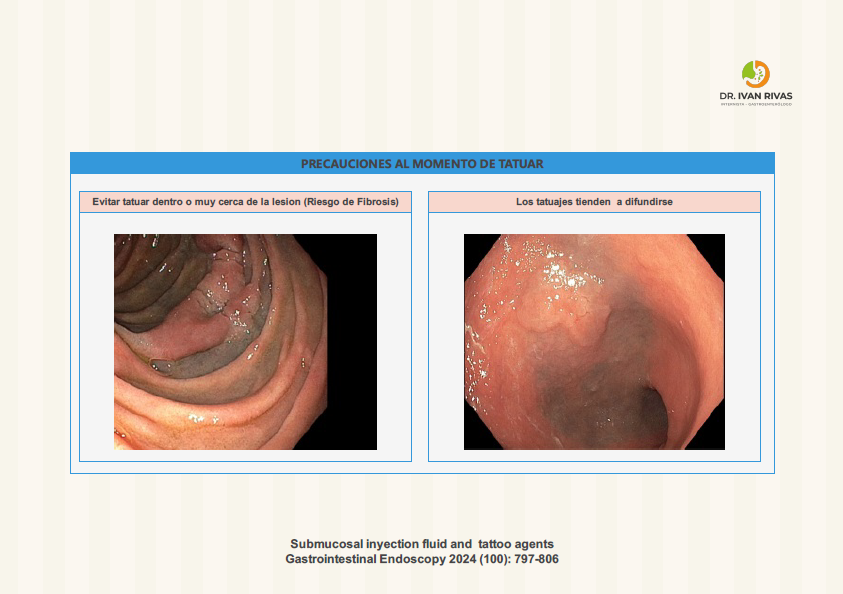
- La presencia de fibrosis por resección parcial previa, biopsia o tatuaje puede dificultar el procedimiento o crear un signo de no elevación falso
- La disección mucosal endoscópica requiere de elevación independientemente de su ubicación anatómica
- El POEM requiere de solución salina con azul de metileno
- En la resección mucosal endoscópica el agente utilizado depende del tamaño de la lesión, de su probable histología y de la preferencia del endoscopista
Agentes utilizados para elevación de pólipos
Técnicas dependiendo de tamaño y morfología del pólipo
Pólipo plano (10-30 mm) con bordes visibles:

Lesiones sésiles con o sin nódulo dominante:

Lesiones grandes (30-40 mm) con bordes visibles:

Lesiones grandes con bordes mal definidos:

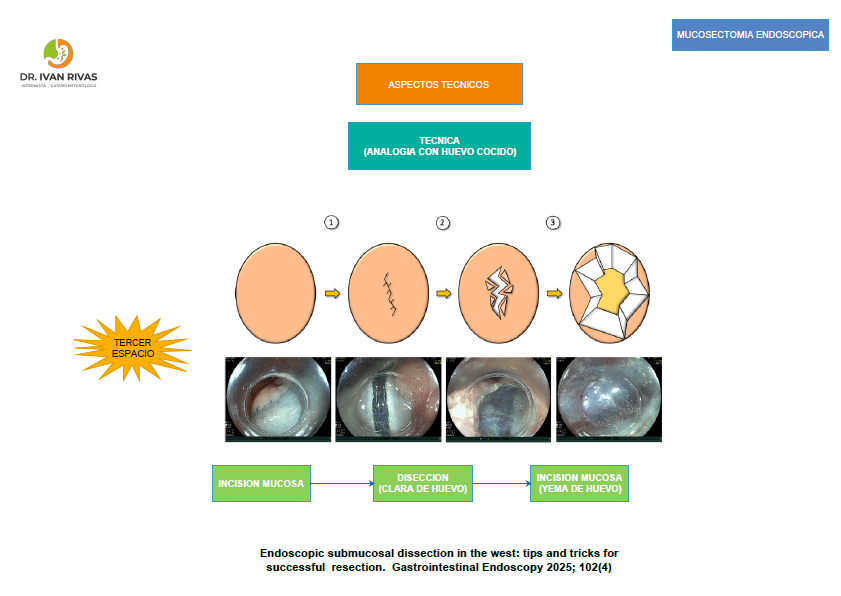
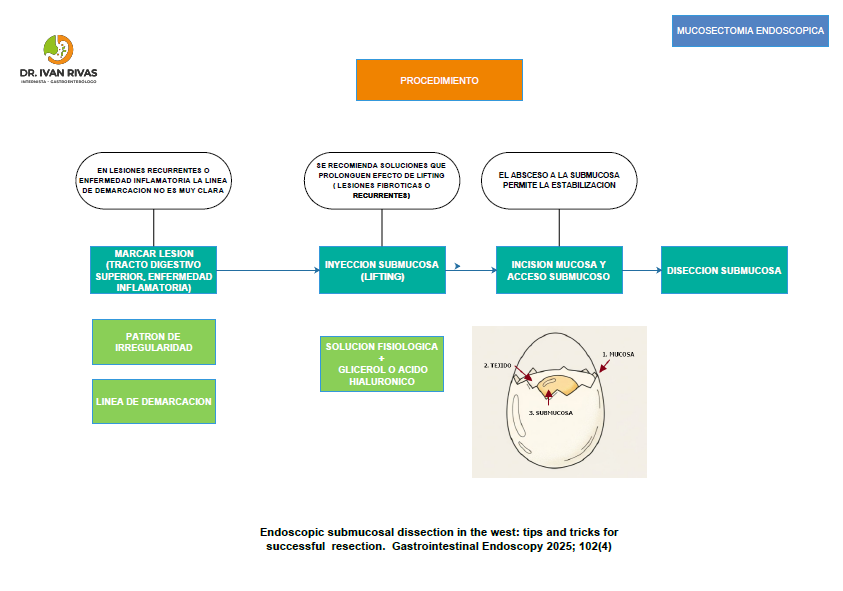
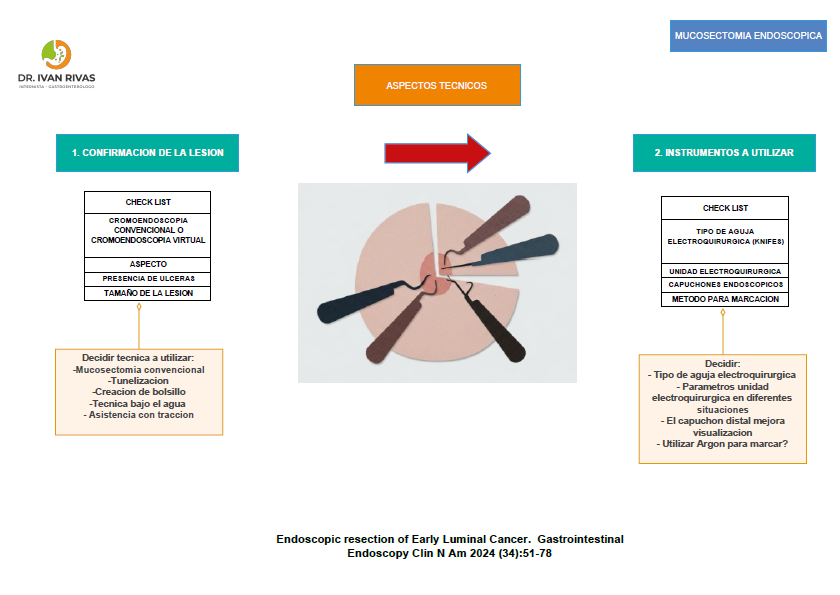
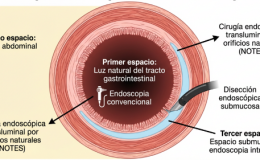
Disección mucosal endoscópica (Mucosectomia)
- Es una técnica endoscópica compleja utilizada para el tratamiento del cáncer gástrico precoz (tecnica curativa) y lesiones premalignas grandes
- La mucosectomía se describió por primera vez en Japón en los años 90 para el tratamiento del cáncer gástrico precoz
- Requiere de una técnica completamente diferente a la polipectomía porque se basa en la disección de las diferentes capas de la pared intestinal
- Permite la resección en bloque independientemente del tamaño, localización y aspecto de la lesión
- Se utiliza para el tratamiento endoscópico tanto de lesiones benignas como malignas ubicadas en el tracto gastrointestinal
- Independientemente de la técnica utilizada los principios fundamentales son: marcar la lesión, elevar la lesión, incisión de la mucosa alrededor de la lesión y disecar la submucosa
A tener en cuenta
- La anatomía del tracto gastrointestinal es variable y compleja. Existen áreas con angulaciones y de difícil abordaje como el duodeno y el colon ascendente
- Las lesiones grandes, planas o irregulares son difíciles de resecar en su totalidad. Las lesiones que se ubican en el cardias, píloro y válvula ileocecal tienen un manejo endoscópico complejo
- La mucosectomía requiere un alto nivel de experiencia y tiene una curva larga de aprendizaje
- Aunque la resección endoscópica es un procedimiento mínimamente invasivo, la mucosectomía se relaciona con sangramiento durante o posterior al procedimiento, infección, perforación y estenosis (resecciones extensas en esofago o colon)
- Puede no ser efectiva en el sentido de erradicar completamente la lesión en particular en lesiones complejas y grandes
- Tiene capacidad limitada ante la presencia de compromiso ganglionar
Para iniciar el entrenamiento en este tipo de procedimiento se recomienda áreas de menor complejidad como el antro gástrico, sin embargo en la práctica las lesiones se ubican mas frecuentemente en otras areas

Anatomía del tracto digestivo para reseccion endoscopica
Existen diferencias en cuanto a la estructura del esofago, estomago, duodeno e intestino grueso
Esofago:
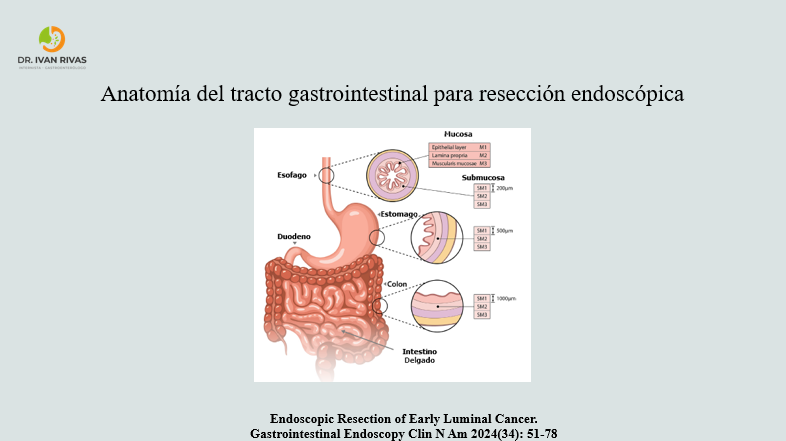
- Tiene 4 capas: mucosa (interna), submucosa, muscularis propia y adventicia (externa)
- La mucosa está constituida por: células epiteliales (M1), una capa gruesa de tejido conectivo que se denomina lámina propia (M2) y una capa muscular o muscularis mucosa (M3)
- En el caso de invasión a M3 existe la posibilidad de metástasis ganglionar
- La submucosa esta compuesta de tejido conectivo, vasos sanguíneos, nervios y glándulas que producen moco y favorecen la deglución
Estomago:
- La mucosa es la capa más superficial y tiene 3 subcapas: epitelio, lámina propia y muscularis mucosa
- La submucosa se ubica por debajo de la mucosa y está constituida por tejido conectivo. Contiene vasos sanguíneos, linfáticos y nervios
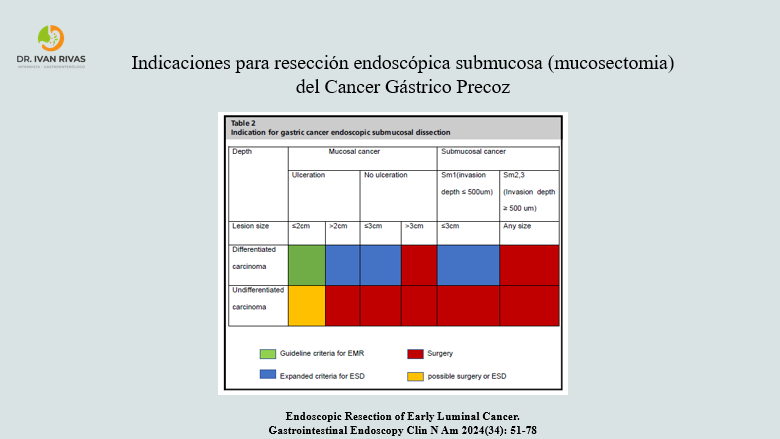
- A diferencia del esofago, la mucosectomia en el estómago requiere un buen conocimiento de la submucosa por la posibilidad de que la posibilidad de metástasis ganglionar está relacionada con la profundidad de invasión submucosa del adenocarcinoma
- La submucosa se divide en 3 partes basadas en la profundidad de la invasión en incrementos de 500 um: Sm1 (menos de 500 um), Sm2 (mayor de 500 y menor a 1000 um) y Sm3 (mayor a 1000 um)
- En general la submucosa del antro tiene menos vasos, el tejido conectivo es más denso lo cual facilita el procedimiento a este nivel
- La submucosa del cuerpo y fundus gástrico tiene mayor vascularidad y más tejido fibroso lo que hace que el procedimiento tenga mayor dificultad
Indicaciones de ESD
Cancer de esofago y Esofago de Barrett
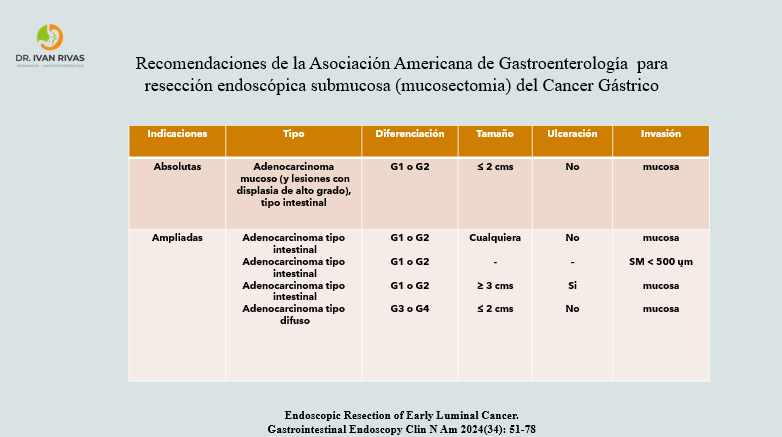
Cáncer gástrico precoz
Lesiones de colon
Factores a tener en cuenta previos a mucosectomia
Ubicacion de la lesión
Efectividad del procedimiento (mucosectomia) de acuerdo a ubicación
Esofago:
Cancer de esofago
Esofago de Barrett
Estómago:
Colón:
Procedimiento