Rifaximina
La influencia de la microbiota intestinal y sus alteraciones se asocian a enfermedades digestivas crónicas como la encefalopatía hepática, el síndrome de intestino irritable y la enfermedad diverticular. La microbiota tiene un amplio espectro de funciones dentro de las que destacan metabolizar polisacáridos, la absorción de diferentes tipos de nutrientes y iones,lípidos,ácidos biliares y la producción de vitaminas como folatos,biotina y vitamina K.
La Rifaximina es un antibiótico oral no absorbible, de amplio espectro, efectivo contra bacterias Gram positivas y Gram Negativas, aerobios y anaerobios. Es un análogo estructural de la Rifampicina que inhibe la síntesis bacteriana de ARN,su actividad es a nivel del tracto gastrointestinal y alcanza concentraciones elevadas en las heces con poco efecto sobre la microbiota intestinal.
La rifaximina por ser no absorbible limita su actividad al tracto gastrointestinal, puede modificar la microbiota intestinal e induce cambios en la composición de ácidos biliares


TIPS
- La rifaximina se puede administrar junto o lejos de las comidas
- Se debe ser cuidadoso en su uso en pacientes con hepatopatía crónica (Child Pugh C)
- La rifaximina tiene riesgo de producir diarrea por Clostridium Difficile
- La rifaximina puede interactuar con la ciclosporina
Microbiota Intestinal:
Indicaciones:

La rifaximina actúa de diferentes formas de acuerdo a cada patología, pero siempre existe la modificación de la microbiota intestinal como factor fundamental
Encefalopatía Hepática (EH):
La EH se define como la disfunción cerebral causada por insuficiencia hepática y/o shunt portosistemico que se manifiesta por un amplio espectro de anormalidades neurológicas o psiquiátricas que van desde alteraciones subclínicas al coma.

La encefalopatía hepática (EH) es una complicación neuropsiquiátrica tanto de la enfermedad hepática aguda como de la crónica
Etiopatogenia:
El amonio es un metabolito nitrogenado que se origina de la degradación de las proteinas y aminoacidos. La mayoría de las investigaciones se han enfocado al aumento de los niveles de amonio en sangre como factor desencadenante de EH. Existe una gran variedad de agentes precipitantes que actúan en el metabolismo del amonio: incremento de la producción, alteración de la excreción e incremento de la neurotoxicidad.
Existen 2 mecanismos en el intestino: la urea que proviene de la proteina dietetica es desdoblada al amonio y dióxido de carbono por bacterias productoras de ureasa (Klebsiella, Proteus) en el colon y la degradación directa de la glutamina por el efecto de la glutaminasa producida en los enterocitos que produce glutamato y amonio libre

Los dos sitios principales de producción del amonio son el intestino (50%) y los riñones (40%)
Clasificación:

Las manifestaciones clínicas de la EH incluye un amplio rango de síntomas con diferentes niveles de severidad. Estos síntomas varían desde pequeños cambios cognitivos a la ataxia e incluso el coma
La encefalopatía hepática mínima es el diagnóstico más común y puede afectar entre el 30-70% de los pacientes. La microbiota intestinal juega un papel importante en el desarrollo de esta patología, por ejemplo altos niveles de Veillonellaceae en la flora fecal se ha relacionado con encefalopatía. La encefalopatía tipo C se asocia a niveles elevados de Enterococos, Villonella, Megasphaera y Burkholderia y niveles bajos de Roseurea en la mucosa del colon sigmoides.
Tratamiento:
El tratamiento de la encefalopatía hepática depende de la reserva de función hepática y del grado de alteración neurológica. El objetivo del tratamiento es disminuir los factores precipitantes (infecciones y hemorragia digestiva) y reducir los niveles de amonio circulante utilizando disacáridos no absorbibles como la lactulosa y el lactitol y agentes antimicrobianos como la neomicina y la rifaximina.
Se considera que la neomicina no es un tratamiento efectivo para la EH debido a falta de evidencia y efectos colaterales. Se ha demostrado que la Vancomicina tampoco es efectiva en el tratamiento de esta patología porque produce la aparición de cepas bacterianas resistentes tales como Enterococo y clostridium difficile.
La Rifaximina ha demostrado que mejora los síntomas neuropsiquiátricos y disminuye los niveles de amonio con disminución de la mortalidad en pacientes cirróticos. Se utiliza tanto en el tratamiento de episodios agudos de EH como en la prevención de la recurrencia obteniendo excelentes resultados. Existen trabajos que demuestran que su uso en combinación con lactulosa en pacientes cirróticos disminuye los episodios de EH y reduce la mortalidad.

La dosis recomendada de Rifaximina para la prevención y tratamiento de la encefalopatía hepática es de 550 mgs cada 12 horas. Esta dosis reduce el riesgo de episodios recurrentes de encefalopatía en pacientes con enfermedad hepática crónica
La Rifaximina se utiliza generalmente junto a Lactulosa para el tratamiento de la encefalopatía hepática
Se debe tener precaución en el tratamiento de pacientes Child-Pugh C, sin embargo no se recomienda ajuste de la dosis
Síndrome de Intestino Irritable:
El síndrome de intestino irritable (SII) es un trastorno funcional crónico y recurrente que se caracteriza por dolor abdominal asociado a las evacuaciones o alteraciones en el hábito intestinal con impacto en la calidad de vida. Su prevalencia se ubica entre un 5 al 15% en la población general. Su etiología es multifactorial: factores psicológicos (ansiedad y depresión),dieta, cambio en las funciones motoras del tracto digestivo, aumento de la percepción visceral y cambios en la microbiota intestinal.
Algunos pacientes desarrollan síndrome de intestino irritable posterior a un episodio agudo de gastroenteritis bacteriana o viral por alteraciones de la microbiota intestinal. cerca de un 10% de pacientes desarrollan esta enfermedad posterior a infección por Salmonella, Shigella, Campylobacter o E. coli (Sindrome de Intestino irritable post infeccioso)
La composición de la flora bacteriana difiere entre pacientes con SII y controles siendo significativa la reducción de la diversidad bacteriana tanto en SII no específico como el postinfeccioso. Los pacientes con SII tienen una disminución en la composición de la microbiota beneficiosa como es el caso del Lactobacilo. Se sabe que los pacientes con SII son intolerantes a ciertos tipos de alimentos como los FODMAP.
Se ha demostrado que la Rifaximina administrada a dosis de 550 mgs tres veces al día por 14 días mejora la sintomatología de pacientes con SII con predominio de diarrea y gases sin efectos colaterales y con buena tolerancia. Esto se debe a que altera la composición de la microbiota disminuyendo la inflamación, mejorando la permeabilidad a nivel del intestino delgado y reduciendo la hiperalgesia visceral con alteraciones en el metabolismo bacteriano
Tratamiento:

Se ha relacionado la disminución de los niveles de Calprotectina con una respuesta adecuada al uso de Rifaximina
La dosis recomendada para el tratamiento del síndrome de intestino irritable con diarrea es de 550 mgs cada 8 horas por 14 días. Los pacientes que presentan recurrencia deben ser tratados con al menos 2 ciclos más.
Enfermedad Diverticular:
A pesar de que la mayoría de los pacientes se mantiene asintomático se sabe que aproximadamente el 20% desarrolla síntomas como son los cambios en el hábito intestinal y dolor abdominal, cerca del 20% desarrollara complicaciones inflamatorias lo cual aumenta la morbilidad y mortalidad.Se pensaba que la ingesta baja de fibra es u factor predisponente de divertículos sin embargo hoy en día se sabe que las alteraciones de la microbiota intestinal y la inflamación de bajo grado son factores contribuyentes para el desarrollo de esta enfermedad.
La obesidad es un factor de riesgo para el desarrollo de divertículos, se han implicado varios mecanismos como las alteraciones de las citoquinas, aumento de la presión intraabdominal,alteraciones de la dieta, alteraciones de la microbiota.
Se han utilizado los probióticos en el tratamiento de la enfermedad diverticular para disminuir la inflamación debido a su mecanismo de reducción de las citoquinas pro inflamatorias. La Mesalazina mejora los síntomas de los pacientes. La Rifaximina es el mejor antibiótico hasta la fecha para el tratamiento de la enfermedad diverticular sintomática.
La Rifaximina ha demostrado su efectividad para disminuir los síntomas de la enfermedad en especial cuando se combina con alta ingesta de fibra
Inhibidores de Bomba de Protones (IBP)
- Los IBP son uno de los medicamentos más utilizados a nivel mundial
- Al menos 1/4 de los pacientes a los que se indican IBP los seguirán utilizando por al menos 1 año
- Los factores genéticos, como es el caso de los polimorfismos de la CYP2C19 influyen en el metabolismo de los IBP y afecta la respuesta al tratamiento
- Pacientes con infección refractaria por Helicobacter pylori: el uso de IBP de mayor potencia como el Esomeprazol y Rabeprazol (Segunda generación) puede ser beneficioso

Todo paciente que recibe tratamiento con IBP debe ser evaluado regularmente para documentar indicaciones del medicamento
Indicaciones a corto plazo (menos de 8 semanas)

Las indicaciones para uso de IBP a corto plazo son:
Terapia de Erradicación de Helicobacter pylori
Profilaxis de ulceras de estrés en pacientes en Unidad de Cuidados Intensivos con factores de riesgo
Dispepsia y enfermedad de reflujo no investigada
Tratamiento de úlceras gástricas y duodenales relacionadas con el consumo de Analgesicos Antiinflamatorios no esteroideos
Esofagitis no erosiva:
- Se considera dentro de los fenotipos de la enfermedad de reflujo gastroesofágico
- En pacientes con síntomas de reflujo y endoscopia normal se debe considerar la pHmetria con impedancia
Esofagitis erosiva:
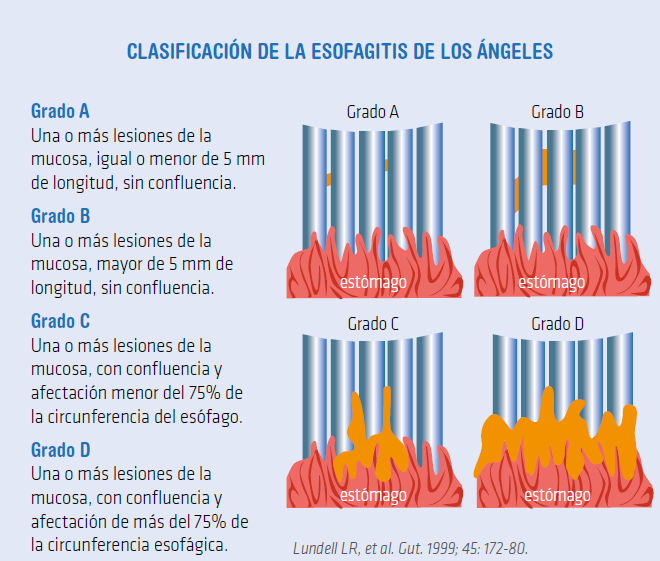
- Se debe tener en cuenta la clasificación de Los Angeles para la enfermedad de Reflujo. Esta clasificación permite guiar el tratamiento de la enfermedad de reflujo, lo cual incluye la dosis y duración del tratamiento
- Los IBP representan la piedra angular para el tratamiento de la esofagitis erosiva
- La pHmetria determina si una persona tiene enfermedad de reflujo y permite evaluar además la eficacia del tratamiento
Dispepsia Funcional:
- Se caracteriza por síntomas gastrointestinales crónicos o recurrentes en ausencia de alteraciones endoscópicas
- Síntomas: sensación de llenura, saciedad temprana, dolor epigástrico, sensación de quemazón
- Se clasifica en 2 subtipos dependiendo del síntoma predominante: síndrome de dolor epigástrico y síndrome de distrés postprandial
- Su manejo incluye uso de IBP, procinéticos y neuromoduladores

Se considera un diagnóstico clínico y de exclusión
El tratamiento de la dispepsia funcional es una indicación condicional y sirve para evaluar respuesta sintomática
La terapia de erradicación para Helicobacter puede ser beneficiosa en pacientes que reportan positivos para la infección
Erradicación Helicobacter pylori:
La enfermedad refractaria se define como una prueba positiva no serológica persistentemente positivas (aliento, heces o gastroscopia) al menos 4 semanas posterior a tratamiento de primera línea con la salvedad de no estar recibiendo ninguna medicación del tipo de inhibidores de bomba que influyen en la positividad de la prueba
Hemorragia Digestiva No Variceal:
- La úlcera péptica es la causa más frecuente de hemorragia digestiva superior
- Se recomienda endoscopia superior en las primeras 24 horas
- Los inhibidores de bomba de protones constituyen la piedra angular en el tratamiento médico de la hemorragia digestiva no variceal
- De acuerdo a los hallazgos endoscópicos se utiliza el tratamiento endoscópico de las lesiones
Úlcera Gástrica:
Ulcera Duodenal:
- Las causas más comunes son la infección por Helicobacter pylori y los analgesicos antiinflamatorios no esteroideos
- Los inhibidores de bomba de protones son fundamentales en el tratamiento de la úlcera duodenal
- El tratamiento de erradicación para el Helicobacter pylori en el caso de la úlcera duodenal es indicado
Paciente en cuidados intensivos:
Dosis a Demanda
Dosis a demanda:
Dosis a largo plazo
Esofagitis por reflujo:
Esofago de Barrett:
- El esofago de Barrett una condición en la que el epitelio escamoso del esofago distal es substituido por epitelio columnar tipo intestinal (metaplasia intestinal especializada). Es el reemplazo del epitelio normal del esófago por células que tienen similitud con el epitelio del intestino delgado
Estenosis péptica:
- La estenosis péptica se considera una estenosis verdadera, es secundaria a inflamación y fibrosis
- El uso de IBP disminuye la necesidad de dilataciones
- El esofagograma es fundamental para el diagnóstico
Síndrome de Zollinger Ellison:
- Es un trastorno raro en el que se forma un tumor neuroendocrino en el páncreas o en el duodeno que produce grandes cantidades de gastrina, lo que lleva a la formación de múltiples úlceras en el estómago y en el intestino delgado
- Constituye parte de las denominadas gastropatías hiperplásicas
- Hallazgos endoscópicos: pliegues engrosados
Es importante destacar que los niveles elevados de gastrina en sangre no siempre indican la presencia de un tumor neuroendocrino gástrico. Otros factores, como el uso de ciertos medicamentos o trastornos gastrointestinales, también pueden causar un aumento en los niveles de gastrina. Por lo tanto, se recomienda una evaluación integral del paciente, incluyendo la historia clínica, examen físico y estudios complementarios, para determinar la causa de los niveles elevados de gastrina y establecer un diagnóstico y plan de tratamiento adecuados.
Esofagitis Eosinofílica: (EE)
- Los IBP tienen indicación formal para el tratamiento de la EE