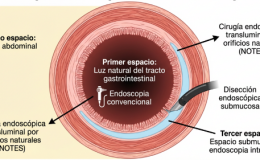
La presentación del cáncer de recto puede ir desde el paciente asintomático cuyo diagnóstico se realiza de forma fortuita hasta el paciente sintomático con sangramiento u obstrucción intestinal. El recto tiene unas características muy particulares en cuanto a su anatomía como a su fisiología, posee un riesgo elevado de diseminación local y recurrencia en comparación con el cancer de colon. La cirugía es la piedra angular para el tratamiento del cáncer de recto (Adenocarcinoma). El cáncer de recto es una enfermedad de pacientes mayores de 50 años, lo cual sugiere mayor morbilidad.
- Es una enfermedad heterogénea y en su mayoría se desarrolla a partir de pólipos adenomatosos o adenomas. Aproximadamente el 25% son esporádicos y se producen a partir de pólipos serrados
- Se ha observado aumento de su incidencia en pacientes jóvenes
Debido a que el cancer de recto representa un reto anatómico y posee un potencial de recurrencia local, el algoritmo de manejo es mucho más complejo en comparación con el cancer de colon. Lo principal es entender el estadiaje actual (temprano Vs. avanzado) y su localización (Alto Vs. Bajo)
Estadiaje del Cáncer Colorrectal:
El pronóstico del cáncer de recto se relaciona a varios factores que incluyen la invasión del tumor a la pared, el número de nódulos o ganglios linfáticos comprometidos, la invasión extramural, el compromiso de la fascia mesorrectal y la invasión del peritoneo.

El estadiaje se basa en la clasificación TNM del tumor:
El estadiaje y tratamiento difiere entre los tumores de colon y los de recto. Las opciones quirúrgicas del cáncer de recto son variadas y dependen de la evaluación del esfínter, de los márgenes de resección circunferencial y de la reflexión peritoneal ( Fowler y cols, 2017). Se presenta una paciente con diagnóstico de cáncer de recto para estadiaje del tumor primario y de las adenopatías (estadio T y N) y compromiso de órganos adyacentes u otras estructuras (esfínter del ano y márgenes de resección)
Tacto rectal: se debe realizar en todo paciente con sospecha de esta patología, en la inspección se pueden encontrar lesiones como hemorroides externas. Se debe documentar la función esfinteriana, el compromiso circunferencial y la distancia de la lesión del margen anal. Se debe precisar si la masa está adherida a los músculos esfinterianos, pelvis u órganos adyacentes. El tacto vaginal es un indispensable en la mujer. Los tumores del recto medio puede que no sean palpables en el tacto rectal y esto depende de las dimensiones del dedo explorador.
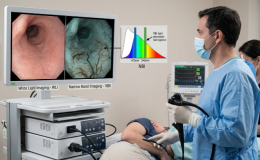
El ultrasonido transrectal (USTR) se considera el gold standard para el estadiaje T con una efectividad entre el 80 y el 97%. El ultrasonido es superior a la tomografía en este sentido, sin embargo la infiltración del mesorrecto(terapia neoadyuvante) sigue teniendo alguna limitación. En cuanto a la detección de nódulos el USTR se limita a los nódulos meso rectales lo que disminuye sensibilidad (45-74%). Lo ideal es combinar estas técnicas con biopsias o aspirados para evaluación del estadio de las lesiones en particular.
EL USTR tiene limitaciones como la evaluación de respuesta al tratamiento con radio y quimio al igual que el reestadiaje debido a inflamación, necrosis, fibrosis y edema. Es operador dependiente y la curva de aprendizaje es de aproximadamente 50-75 casos.
Colonoscopia: se utiliza como punto de referencia las válvulas rectales (válvulas de Houston).




La resonancia magnética (RM) puede estudiar las diferentes capas de la pared rectal cuando es de alta resolución. En los tumores avanzados posee gran efectividad diagnóstica para el estadiaje inicial y para determinar resecabilidad posterior a terapia neoadyuvante. Para el estadiaje N la RM no es específica para diferenciar nódulos benignos y malignos.
La RM nos da mejor imagen de tumores localmente avanzados o estenosantes. Para la evaluación de adenopatías tiene una eficacia comparable con el ultrasonido rectal. Es de gran utilidad para la evaluación de invasión del tejido perirrectal (compromiso mesorectal).
En la actualidad se utiliza RM de alta resolución lo cual ha permitido mejor definición y disminuir el tiempo del examen.
En T1 el tumor invade la submucosa, T2 compromete la muscularis propia y T3 compromete la serosa (Ver imágenes). Los tumores con menos de 1 mm tienen el mismo pronostico que los tumores T2. Entre 1 y 5 mm tienen sobrevida similar a los T2 independientemente del compromiso ganglionar y los que tienen más de 5 mm tienen una sobrevida disminuida. La mayoria de los tumores al momento del diagnostico se encuentran en T3.



La tomografía computarizada contrastada(TC) fue la primera herramienta y modalidad para el estadiaje locorregional sin embargo su efectividad se ubica entre el 50 y 70% de acuerdo al estadio de la lesión. Con la tomografía multicortes se logra una efectividad del 86% (estadiaje T). Para el estadiaje N la TC es poco específica (56-84%), aunque el USTR y la RM son las modalidades de elección la TC puede ser una opción. Se considera el gold standard para la detección de metástasis, su papel en el estadiaje local es mínimo ya que no se puede estudiar bien las paredes del recto.

El sitio más común de metástasis son el hígado y el pulmón.

Tratamiento:
El tratamiento del cáncer de recto ha cambiado de forma significativa en los últimos 25 años y depende del estadio de la enfermedad. Implica el uso de radioterapia, quimioterapia y cirugía. En los últimos años existe la posibilidad de tratamiento endoscópico de lesiones susceptibles.
Tratamiento endoscópico:
- Posterior al diagnóstico los tumores de recto T1 pueden ser tratados con terapia endoscópica
- Se utiliza la resección en bloque y la resección endoscópica submucosa
- La terapia endoscópica es más simple y tiene menos costo como alternativa a la cirugía
- Cuando la lesión endoscópica es compleja se puede utilizar la terapia endoscópica combinada con Laparoscopia
- Las guías para el tratamiento de lesiones T1 en Japón mencionan la invasión linfovascular, el grado histológico, la invasión submucosa como factores de riesgo para metástasis a ganglios linfáticos
Tratamiento Quirúrgico:
- A pesar del desarrollo de la quimioterapia y radioterapia el tratamiento quirúrgico es el mas indicado
La cirugía es el tratamiento de elección para el cancer de recto. Se considera una cirugía curativa (tumor residual 0 o RO) como una resección circunferencial mínima con margen mayor a 1 mm. La excisión mesorrectal total se refiere a la excisión del recto y el tumor en bloque con la irrigación mesentérica y linfática. Se considera que los tumores de recto bajo están localizados entre 4-8 cms del margen anal, los de recto medio entre 8-12 cms y los de recto superior entre 12-15 cms. Los tumores más proximales se comportan como tumores del sigmoides en términos de recurrencia y pronóstico, tienen menor recurrencia y se tratan con cirugía menos radical. Los tumores de recto bajo son más agresivos debido al drenaje linfático y tienen peor pronóstico.
La resección mesorrectal total es el gold standard para el manejo quirurgico del cancer de recto
- Extensión de la disección de ganglios linfáticos en pacientes con cáncer avanzado de colon: se utiliza para el estadiaje y tiene impacto en el pronóstico de los pacientes, se utiliza la resección mesocólica completa con ligadura vascular (disección D3)
- Cirugía laparoscópica: destacan los beneficios a corto plazo y el pronóstico similar a la cirugía abierta. Se debe ser cuidadoso en pacientes obesos, enfermedad N2 y T4 y tumores de más de 6 cms porque tienen peor sobrevida