Si el estómago no retiene los alimentos y estos pasan sin ser digeridos y crudos,nada se absorbe, a estas personas las llamamos celiacas
Areteo de capadocia(hace 8000 años)
- La enfermedad celíaca (EC) es una reacción inmune al gluten caracterizada por una respuesta inflamatoria a nivel del intestino delgado en pacientes con predisposición genética.
- Es una enteropatía mediada por los linfocitos T
- Existe subdiagnóstico en países en desarrollo con un alto impacto en niños.
- Se relaciona a carcinoma del intestino delgado y linfoma.
- Aumenta el riesgo de Pancreatitis crónica
Es una condición autoinmune caracterizada por una enteropatía a nivel del intestino delgado con síntomas sistémicos relacionados con malabsorción y/o activación autoinmune y presencia de autoanticuerpos a la transglutaminasa tisular
Epidemiología:
- La incidencia de la EC está en aumento, en parte por mejores métodos de diagnóstico y debido al aumento de la incidencia de enfermedades autoinmunes
- La prevalencia mundial es de aproximadamente 1.4% (1.3% en Sudamérica)
- La mayoría de los pacientes desarrollan la enfermedad antes de los 10 años
- Existe predominio del género femenino
- La mayoría de los pacientes son obesos o tienen sobrepeso
- La EC no es exclusiva de la población europea o de descendencia europea
En los años 50 la EC era considerada una enfermedad pediátrica y en los adultos se hablaba del sprue no tropical y se trataba con una dieta pobre en residuos y grasa pero rica en proteínas y carbohidratos simples
Hallazgos clínicos y factores de riesgo:
- La EC se puede desarrollar a cualquier edad
- Puede ser asintomática y algunas de sus formas se reflejan por los exámenes de laboratorios. Muchos individuos no se diagnostican.
- Puede producir síntomas intestinales y extraintestinales
- Grupos de alto riesgo: familiares de primer grado, pacientes con condiciones autoinmunes (Diabetes Mellitus Tipo I y enfermedades tiroideas) o alteraciones genéticas como deficiencia de IgA, síndrome de Down, síndrome de Turner y síndrome de Williams-Beuren
Factores de Riesgo:

Manifestaciones clínicas:
- El síntoma más frecuente es la diarrea que se presenta en casi la mitad de los pacientes
La diarrea y la esteatorrea se puede producir por insuficiencia pancreática exocrina (ver insuficiencia pancreática exocrina en pancreatitis crónica)
- Otros síntomas: anemia, gases, osteoporosis o trastornos evacuatorios
- Menos comunes: infertilidad, migraña, síntomas neuropsiquiátricos y alteración de las pruebas de función hepática
Las alteraciones en las pruebas de función hepática están presentes en el 40% de los pacientes con EC

Los pacientes con EC tienen una prevalencia mayor de psoriasis o eczema, pero la lesión más frecuentemente relacionada es la dermatitis herpetiforme






La psoriasis es también una manifestación extraintestinal de la enfermedad inflamatoria intestinal


Diagnostico:
- No hay una prueba diagnóstica específica
- Los hallazgos clínicos, serología o histología solas no aportan un diagnóstico definitivo
Regla 4 de 5:
- Signos y síntomas típicos (diarrea y malabsorción)
- Anticuerpos positivos
- Positividad para HLA-DQ2 o HLA-DQ8
- Daño Intestinal (atrofia de vellosidades o lesiones menores)
- Respuesta clínica a dieta sin gluten
EC no clásica: ausencia del punto 1; EC seronegativa: ausencia del punto 2; EC potencial: ausencia del punto 4; EC no respondedora: ausencia del punto 5
A pesar de su utilidad esta regla no es reconocida por ninguna de las guías de manejo actuales
Serología:
- Todas las pruebas serológicas deben ser realizadas en pacientes con dietas que contengan gluten
- Los anticuerpos antigliadina no se utilizan actualmente
- El anticuerpo IgA anti-tejido transglutaminasa (anti-tTG-IgA) es la prueba más sensible para el diagnóstico de EC, pero tiene baja especificidad.Se considera que niveles por encima de 5 veces el valor normal tiene baja tasa de falsos positivos. Hay problemas con la estandarización de esta prueba.
- Los anticuerpos anti-endomisiales IgA (EMA-IgA) son 100% específicos pero menos sensibles, más costosos y más operador dependiente. De acuerdo a la sociedad europea esta prueba se usa para el diagnóstico de EC en niños sin biopsia.
- Ambos marcadores tienen limitaciones en pacientes con deficiencia de IgA.
- Puede existir EC seronegativa
Hasta ahora el diagnóstico serológico de EC sin necesidad de toma de biopsia se realiza en niños donde estos marcadores tienen elevada sensibilidad y especificidad
Pruebas de HLA:
- La presencia de 1 de estos haplotipos es necesario pero insuficiente para desarrollar EC
- Cerca del 35% de la población en Estados Unidos son portadores de estos haplotipos pero no desarrollan la enfermedad
Las pruebas genéticas se usan para descartar EC en situaciones especificas: Puntajes de Marsch I o II
Hallazgos Endoscópicos:
No existe ningún hallazgo endoscópico caracteristico de EC, la mayoría de los pacientes tienen apariencia normal
El número de biopsias a tomar debe ser de al menos 4, se debe recordar que la EC tiene un carácter en parches (calidad de la endoscopia)
Indicaciones:
- Pacientes con anticuerpos positivos
- Signos y síntomas sugestivos de la enfermedad
- Grupos de alto riesgo: antecedentes familiares, Diabetes Tipo I, personas jóvenes con Osteoporosis)
Siempre se debe biopsiar el bulbo duodenal porque existe la EC ultracorta, si no se biopsia el bulbo no hacemos diagnostico
Técnicas endoscópicas avanzadas para el diagnóstico de EC:
Inmersión en agua:


Cromoendoscopia:
Cromoendoscopia Virtual o Digital:
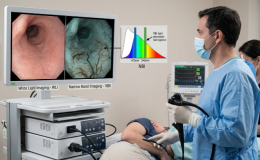
A diferencia de los endoscopios de fibra óptica que se usaban anteriormente, los videoendoscopios obtienen imágenes como señales electrónicas que pueden ser analizadas usando varias técnicas de procesamiento. El mejoramiento en la imagen es una técnica comúnmente usada para mejorar la capacidad diagnóstica.
La cromoendoscopía digital (CED) eliminaría la necesidad de métodos directos de tinción con colorantes vitales y las dificultades que esto conlleva en la práctica clínica diaria (mayor tiempo de endoscopia/ anestesia, mayor requerimiento de materiales, etc)
La imagen endoscópica con CED puede lograrse por uso de filtros en la fuente de luz del endoscopio como se hace con el Narrow Band Imaging (NBI) desarrollado por Olympus o por procesamiento posterior de la imagen obtenida por reconstrucción digital. En esta última modalidad se han desarrollado dos tecnologías: el Optimal Band Imaging (OBI) y el I-Scan desarrollados por Fuji y Pentax respectivamente.

Magnificación:
Endomicroscopia confocal:
Tomografía óptica con coherencia:
Endoscitoscopia:
Permite la valoración de la mucosa superficial por microscopía de contacto con luz blanca. Esta técnica usa lentes objetivo de alto poder y requiere mantener la superficie fija para hacer foco en la zona a estudiar. En general se administra previamente algún agente mucolítico y se requieren colorantes tópicos (Ej. cristal violeta, azul de metileno).
Basados en la elevada magnificación lograda con esta técnica se esperaba una excelente visualización a nivel celular y mayor habilidad para detectar los cambios tempranos de la EC (aumento de LIES, ausencia de borde en cepillo, etc.). Sin embargo, ninguno de los 2 trabajos evaluados pudo mejorar el desempeño de la endoscopía de manera significativa.
Tanto en la evaluación con magnificación 450x como con 1100x, los únicos elementos con alta especificidad fueron la disminución del número de vellosidades y la hiperplasia críptica, los mismos que pueden ser valorados por otros métodos ya referidos.
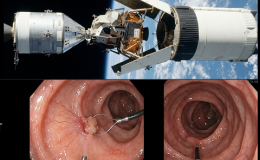
Cápsula endoscópica:
- La cápsula endoscópica se indica cuando no es posible realizar endoscopia superior
- Tiene buena sensibilidad y especificidad diagnóstica
- Si un paciente tiene serología positiva y biopsias negativas la CE puede documentar atrofia de vellosidades
Enteroscopia:
Endoscopic diagnosis of celiac disease
Biopsia:
- la biopsia es la prueba de oro para el diagnóstico de EC
- Las guías de manejo recomiendan entre 4 y 6 muestras debido a que la enfermedad se encuentra en parches
- Se debe biopsiar tanto en la segunda porción del duodeno como en el bulbo (4-6 muestras en segunda porción del duodeno, 2 muestras en bulbo)
Algoritmo diagnóstico:

Tratamiento:
No existe prueba de que eliminar el gluten en pacientes no celiacos tiene efectos cardiovasculares y neurológicos favorables
A qué tipo de linfoma se asocia la enfermedad celíaca a nivel duodenal? Se asocia a linfoma de células T


































Article Comments